- Os exames de deglutição identificam riscos de aspiração, desnutrição e complicações respiratórias em disfagia.
- A avaliação clínica por fonoaudiólogo orienta adaptações de dieta, postura e necessidade de exames instrumentais como FEES e VFSS.
- Em crianças com paralisia cerebral, o manejo deve ser transdisciplinar, focado em segurança, eficiência, conforto e participação da família.
- Vias alternativas como gastrostomia podem garantir nutrição e hidratação adequadas quando a alimentação oral não é segura ou suficiente.
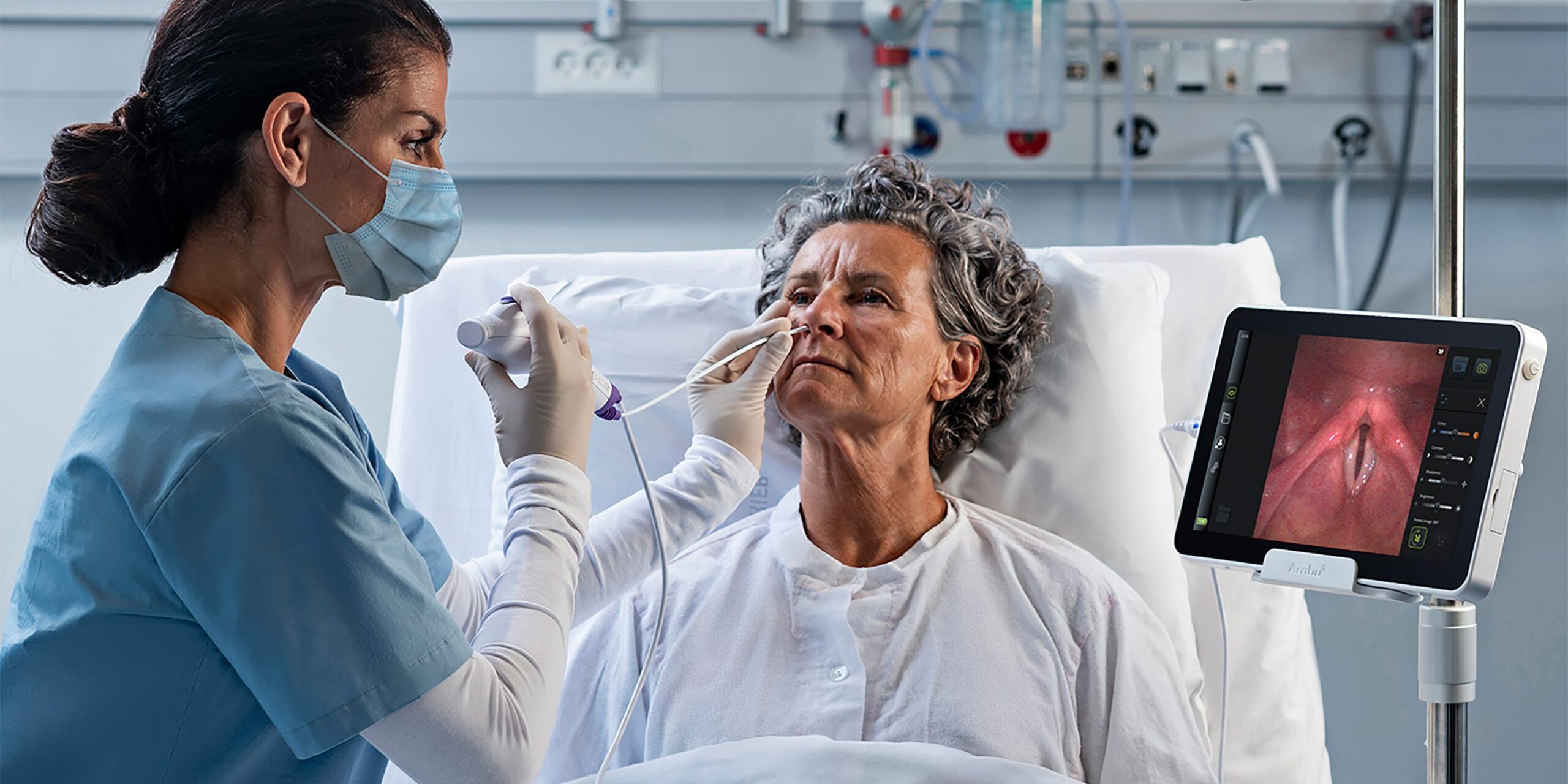
A dificuldade para engolir alimentos ou líquidos, chamada de disfagia, é muito mais comum do que parece e pode ter um impacto enorme na saúde, na nutrição e até na qualidade de vida de toda a família. Quando a deglutição não funciona bem, comer deixa de ser um momento prazeroso e passa a ser uma fonte de preocupação, medo de engasgos, perda de peso e infecções respiratórias.
Nos transtornos da conduta alimentar e em crianças com paralisia cerebral (PC), os exames de deglutição são peças-chave para entender o que está acontecendo, definir riscos e montar um plano terapêutico realmente seguro. Esses exames clínicos e instrumentais ajudam a identificar se a pessoa engole de forma segura, eficiente e confortável, e indicam quando é preciso adaptar a alimentação ou até usar vias alternativas, como sonda ou gastrostomia.
O que é disfagia e por que é tão importante avaliá-la?
Disfagia é o termo médico usado para descrever qualquer dificuldade persistente para engolir alimentos, líquidos ou até a própria saliva. Em condições normais, o alimento passa pela boca, segue pela faringe e desce pelo esôfago até o estômago de forma coordenada, rápida e praticamente automática, sem dor, tosse ou sensação de entalo.
Ter uma dificuldade pontual para engolir – por exemplo, quando comemos rápido demais ou não mastigamos direito – é algo relativamente normal e geralmente sem gravidade. O problema é quando essa dificuldade se torna frequente, passa a exigir muito esforço para engolir ou vem acompanhada de tosse, engasgos, dor ou sensação de que o alimento “fica parado” na garganta ou no peito.
Na disfagia, o simples ato de engolir pode ser lento, trabalhoso, doloroso ou até impossível em certas consistências de alimento. Muitas pessoas relatam tosse ou pigarro ao tentar engolir líquidos, sólidos ou saliva; em outros casos, a deglutição é silenciosamente insegura, com penetração ou aspiração de alimento nas vias aéreas sem tosse de proteção adequada.
A disfagia pode aparecer em qualquer idade, mas é mais frequente em idosos e em pessoas com doenças neurológicas, como paralisia cerebral, sequelas de AVC, doenças degenerativas ou transtornos graves do desenvolvimento. Em crianças com PC ou com transtornos da conduta alimentar, a deglutição pode ser prejudicada por alterações motoras, sensoriais, comportamentais e até por experiências negativas prévias com a alimentação.
Sem diagnóstico e tratamento, a disfagia aumenta muito o risco de complicações sérias, como engasgos, desidratação, desnutrição e aspiração de alimentos ou líquidos para o pulmão, com possível pneumonia aspirativa. Além disso, o estresse diário na hora de alimentar a criança ou o adulto pode gerar desgaste emocional, ansiedade, culpa e conflitos familiares.
Quais complicações a disfagia pode causar?
Quando a disfagia não é identificada e manejada, o risco de problemas clínicos e nutricionais aumenta de forma significativa. As principais complicações associadas à dificuldade de engolir incluem desde situações agudas, como engasgos, até quadros crônicos, como perda de peso importante.
O engasgo é uma das manifestações mais temidas, pois ocorre quando o alimento bloqueia parcial ou totalmente a passagem de ar pela laringe. Além do risco imediato à vida, episódios repetidos de engasgo podem levar a medo de comer, recusa alimentar e aumento da ansiedade de pais e cuidadores.
A desidratação é outra complicação frequente, especialmente quando a pessoa evita líquidos por medo de engasgar ou quando não consegue ingerir volume suficiente. Sinais como boca seca, urina escura, sonolência e queda de desempenho podem indicar que o organismo está recebendo menos água do que precisa.
A desnutrição ocorre quando a ingesta de calorias, proteínas e outros nutrientes fica abaixo do necessário para manter o crescimento, o peso e as funções do corpo e a importância de armazenar frutas e verduras corretamente.
A aspiração de alimentos, líquidos ou saliva para as vias respiratórias é uma das complicações mais graves da disfagia. Quando esse material chega aos pulmões, pode desencadear infecções, como pneumonia aspirativa, broncoespasmo, piora de doenças respiratórias pré-existentes e internações recorrentes.
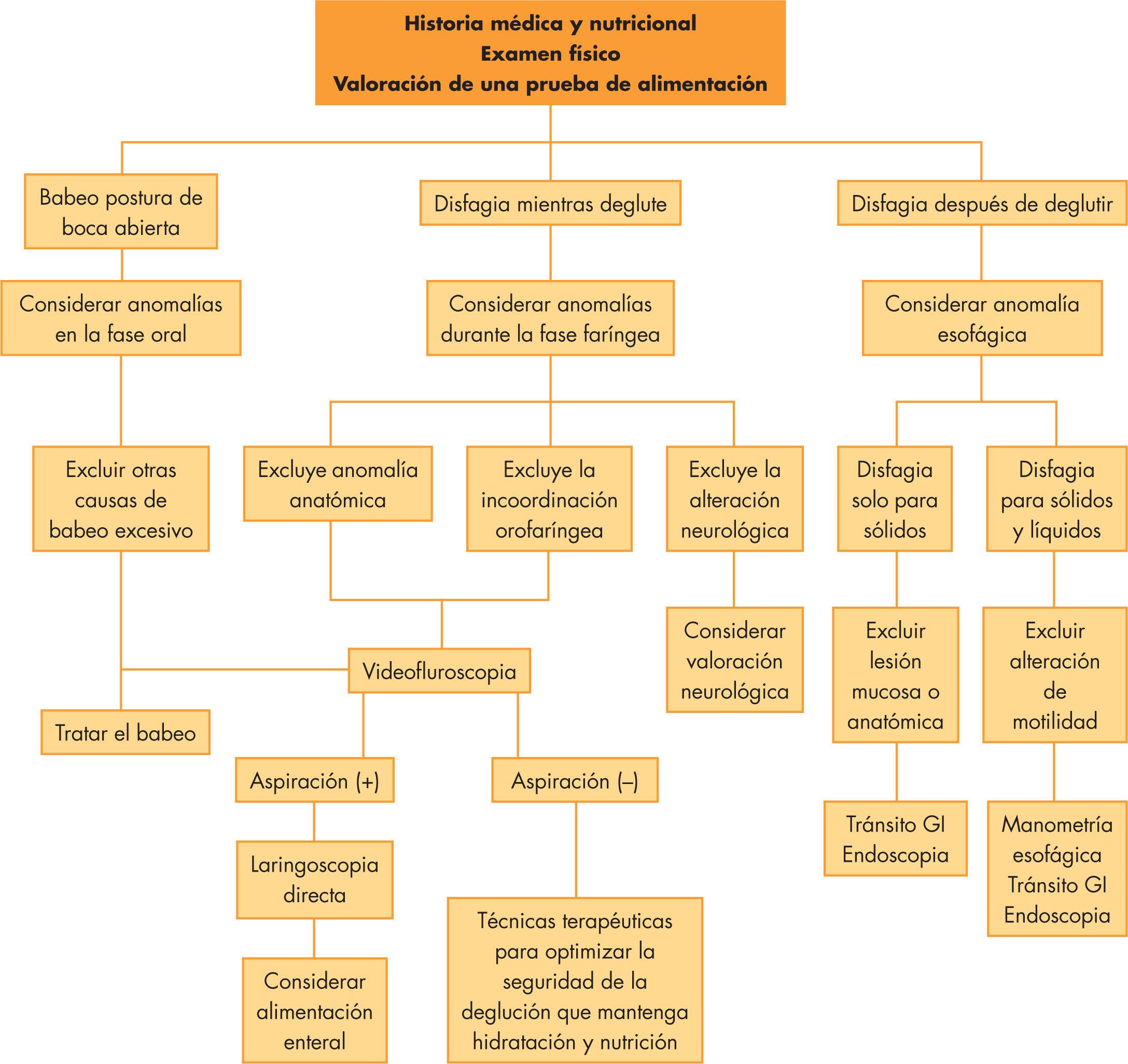
Principais tipos de exames de deglutição
As chamadas “provas de disfagia” ou exames de deglutição englobam desde avaliações clínicas simples, realizadas à beira do leito, até exames instrumentais complexos com radiografia ou endoscopia. O objetivo é caracterizar o tipo de disfagia, identificar riscos e orientar o melhor manejo.
Entre os nomes alternativos para esses exames, encontramos termos como avaliação de deglutição à beira do leito, triagem clínica de disfagia, estudo videofluoroscópico da deglutição, esofagograma, deglutição com bário, endoscopia digestiva alta e avaliação endoscópica da deglutição com fibra óptica (FEES). Cada método tem indicações, vantagens e limitações específicas.
Em geral, a investigação começa com uma avaliação clínica de deglutição/ alimentação, feita por um fonoaudiólogo (patólogo da fala e linguagem), que observa o funcionamento dos músculos da face, lábios, língua e mandíbula. Nessa avaliação, o profissional acompanha como o paciente manipula diferentes consistências de alimento e líquido, analisa a coordenação entre respiração e deglutição, e verifica sinais de risco, como tosse, voz molhada ou alteração da frequência respiratória.
Quando necessário, essa avaliação clínica é complementada por exames objetivos, como a avaliação endoscópica da deglutição com fibra óptica (FEES) ou o estudo videofluoroscópico da deglutição (VFSS). Esses exames permitem visualizar, em tempo real, o trajeto do alimento pela faringe e pela porção inicial do esôfago, identificando aspiração, resíduos e efeitos de manobras posturais.
A escolha de qual exame instrumental realizar depende da faixa etária, das comorbidades, da disponibilidade de equipamento e das dúvidas clínicas que a equipe precisa esclarecer. Em muitos casos, especialmente em crianças com PC ou em pacientes com transtornos da conduta alimentar, o exame só é pedido se a avaliação clínica indicar risco significativo.
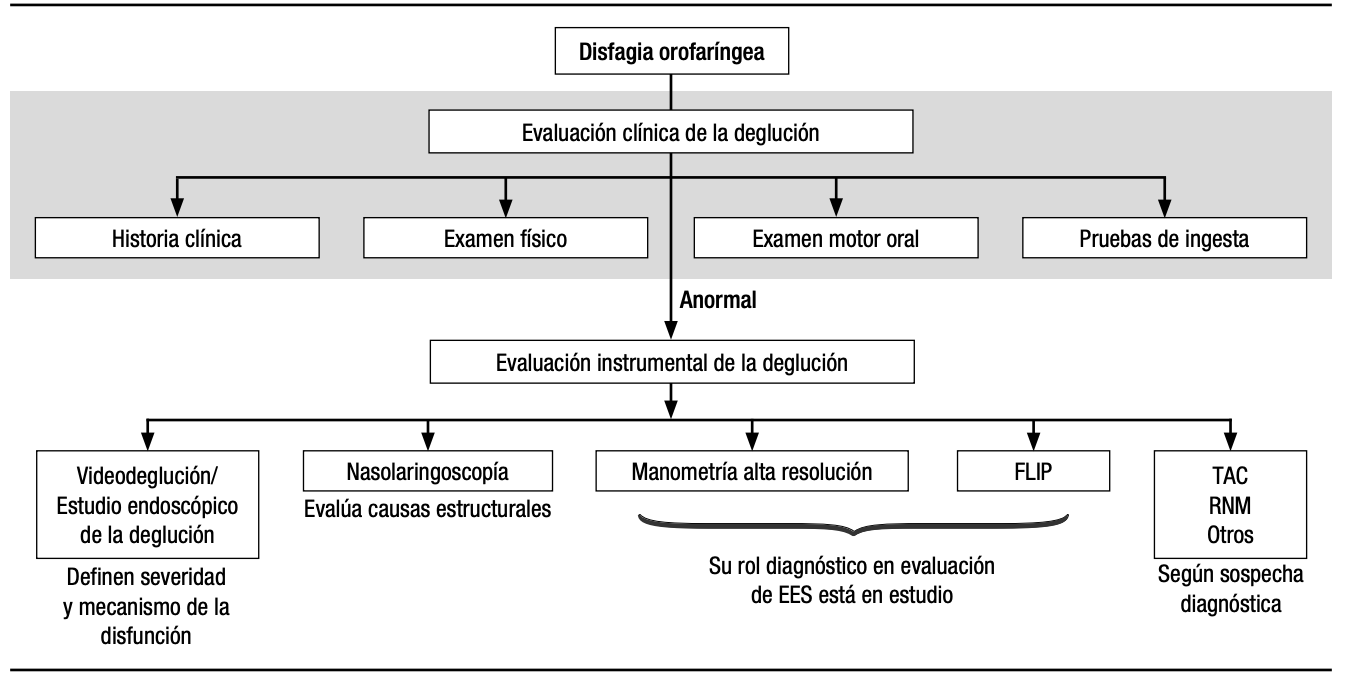
Avaliação clínica de deglutição e alimentação

A avaliação clínica de deglutição/ alimentação é o primeiro passo estruturado para entender como a pessoa está engolindo e qual o risco de complicações. Ela é realizada por um fonoaudiólogo experiente e, no caso de crianças, costuma envolver também observação do comportamento alimentar e da relação cuidador-criança.
Nessa avaliação, o profissional examina a mobilidade e a força dos músculos faciais, dos lábios, da língua e da mandíbula, bem como o controle postural de tronco e cabeça. Também avalia o vedamento labial, a coordenação da mastigação, a movimentação da língua para formar e impulsionar o bolo alimentar e a capacidade de desencadear o reflexo da deglutição.
São testadas diferentes texturas e consistências – desde líquidos finos até preparações tipo néctar, mel e purê – para identificar qual padrão de dieta oferece maior segurança. Em cada consistência, o fonoaudiólogo observa se há tosse, engasgos, alterações de voz, desconforto, recusa alimentar ou sinais de fadiga e estresse.
Na avaliação de alimentação pediátrica, além da parte motora e sensorial, analisam-se também a postura durante a refeição, a integração sensorial (por exemplo, hipersensibilidade oral), o modo como o cuidador oferece o alimento e os aspectos comportamentais envolvidos. Tudo isso ajuda a diferenciar o que é dificuldade motora ou sensorial de o que é recusa alimentar de origem comportamental.
Com base nesse conjunto de informações, o fonoaudiólogo define se é possível manter a alimentação exclusivamente por via oral, se serão necessárias adaptações na dieta, se devem ser treinadas estratégias de deglutição segura ou se é indicado avançar para exames instrumentais como FEES e VFSS. Em quadros graves, pode ser recomendado suspender temporariamente ou de forma duradora a via oral para reduzir o risco de aspiração e insuficiência respiratória.
Avaliação endoscópica da deglutição (FEES)
A avaliação endoscópica da deglutição com fibra óptica (FEES) é um exame que utiliza uma microcâmera flexível, introduzida pelo nariz até a região da faringe, para observar diretamente a passagem de alimentos e líquidos. O procedimento é realizado, em geral, pelo fonoaudiólogo em conjunto com o médico, em ambiente ambulatorial ou hospitalar.
Durante o FEES, o paciente recebe diferentes consistências de alimento e líquido, que são misturadas com corante alimentício para facilitar a visualização na tela. A câmera permite ver a anatomia da laringe, o fechamento glótico, o acúmulo de resíduos e se o alimento penetra ou aspira em direção às vias respiratórias.
Esse exame é especialmente útil para avaliar a presença de resíduos na faringe após a deglutição, verificar se há aspirações silenciosas (sem tosse) e testar, ali mesmo, o efeito de manobras posturais e de estratégias de deglutição segura. Por exemplo, pode-se observar o que acontece quando o paciente inclina a cabeça, altera o ritmo ou a quantidade de alimento.
Outra vantagem do FEES é que ele não envolve exposição à radiação, pode ser repetido com maior frequência e, em muitos casos, é mais acessível para pacientes que não podem ser transportados facilmente até a radiologia. Ainda assim, não mostra toda a fase oral nem o trajeto completo pelo esôfago, sendo complementar a outros métodos.
Estudo videofluoroscópico da deglutição (VFSS)
O estudo videofluoroscópico da deglutição (VFSS), também chamado de videodeglutograma, é um exame de raio X em tempo real que registra o trajeto do alimento desde a boca até a porção superior do esôfago. Ele é considerado um padrão de referência em muitos serviços para avaliação detalhada da fisiologia da deglutição.
No VFSS, o paciente ingere líquidos de bário, purês com bário e, às vezes, sólidos recobertos com bário, uma substância branca que aparece claramente na radiografia. Isso permite que o fonoaudiólogo e o radiologista acompanhem, quadro a quadro, o momento exato da deglutição, o fechamento das vias aéreas e o caminho do bolo alimentar.
O exame ajuda a determinar se o paciente consegue transportar o alimento de forma adequada pela boca e pela faringe, se há penetração ou aspiração nas vias respiratórias e em que momento isso ocorre. Também é possível avaliar se determinados ajustes de postura, de volume de colher ou de consistência reduzem o risco de aspiração.
Com os dados do VFSS, a equipe consegue orientar com maior precisão qual dieta é mais segura, quais estratégias de deglutição devem ser treinadas e se há necessidade de complementação ou substituição da via oral por sondas. Por envolver radiação, o exame é indicado de forma criteriosa, considerando riscos e benefícios, principalmente em crianças.
Manejo da disfagia e dos transtornos alimentares na paralisia cerebral
Em crianças com paralisia cerebral e transtornos de alimentação e deglutição (TAD), o tratamento precisa ser global, contínuo e adaptado às mudanças que ocorrem ao longo do desenvolvimento. Não se trata apenas de “ensinar a engolir melhor”, mas de olhar para todo o contexto motor, respiratório, nutricional, gastrointestinal, psicológico e familiar.
As prioridades terapêuticas são definidas de acordo com a gravidade da disfagia, a presença de comorbidades (como epilepsia, doenças respiratórias, refluxo gastroesofágico) e o impacto desses fatores sobre o crescimento, a função respiratória e a participação da criança no dia a dia. Muitas vezes, é preciso equilibrar segurança respiratória com qualidade de vida e prazer ao comer.
O manejo mais eficiente é aquele desenvolvido por uma equipe transdisciplinar, em que vários especialistas atuam em conjunto e de forma integrada. Entre eles, podem estar pediatra ou neuropediatra, fonoaudiólogo, nutricionista, fisioterapeuta, terapeuta ocupacional, gastroenterologista, pneumologista, psicólogo, odontopediatra e outros profissionais conforme a necessidade.
A participação da família é central: pais e cuidadores não são apenas “executores” de orientações, mas parte ativa na tomada de decisão, na observação diária de sinais de risco e na adaptação de rotinas; muitos encontram dicas básicas para cuidar do filho úteis. As estratégias só funcionam a longo prazo quando fazem sentido para o contexto familiar e escolar da criança.
Entre as ferramentas terapêuticas disponíveis, existem medidas que podem ser aplicadas praticamente a todos os pacientes (como orientações posturais básicas e organização do ambiente) e outras que são altamente individualizadas, como indicações de gastrostomia ou regimes nutricionais específicos. A escolha é sempre guiada pelos parâmetros de segurança, eficiência, competência e conforto durante a deglutição.
Manejo baseado na segurança da deglutição
Quando a prioridade é reduzir o risco de aspiração e engasgos, o foco está em aumentar a segurança da deglutição. Isso envolve ajustes de postura, mudanças nas consistências e volumes dos alimentos e, quando necessário, a indicação de vias alternativas de alimentação.
O manejo postural tem como objetivo principal proteger as vias aéreas e, ao mesmo tempo, favorecer o desenvolvimento motor global e a organização do eixo corporal. Para isso, consideram-se fatores como o tônus axial, o padrão de tônus global (hipotonia ou hipertonia), a presença de movimentos involuntários e o nível de experiência sensório-motora da criança.
A estabilidade da pelve e o alinhamento de tronco, cabeça e pescoço são cruciais para que o trajeto oro-esofágico seja o mais estável e previsível possível. Cintos de contenção, cadeiras adaptadas, assentos de alimentação com inclinações reguláveis, apoios de cabeça e tronco e dispositivos ortésicos axiais (como “coletes” de suporte) podem ser usados conforme o grau de controle motor.
Em crianças com comprometimento funcional leve a moderado (classificação GMFCS I a III), adaptações simples em cadeiras, como bandejas com recorte, ajuste de altura e apoio de braço, já ajudam bastante na autoalimentação. Em casos mais graves, é necessário maior suporte postural e supervisão direta do cuidador em todas as refeições.
A modificação de consistência e de volume dos alimentos é outra estratégia essencial para evitar aspiração. Aumentar a viscosidade com agentes espessantes pode facilitar o controle do bolo alimentar, reduzindo o risco de que líquidos finos “escapem” prematuramente para a faringe. As consistências tipo néctar, mel e purê são frequentemente utilizadas, e os volumes podem ser cuidadosamente graduados a partir do tamanho da colher.
Vias alternativas de alimentação e critérios para indicação
Nem sempre é possível garantir uma alimentação exclusivamente oral com segurança e eficiência adequadas para todas as crianças com PC e TAD. Em muitos casos, a melhor forma de preservar a vida, o estado nutricional e a hidratação é recorrer temporária ou definitivamente a vias alternativas de alimentação.
A sonda nasogástrica é, em geral, utilizada em situações agudas ou transitórias, quando se espera que o quadro se resolva em semanas. Costuma ser recomendada quando se estima um uso menor que cerca de seis semanas, para evitar complicações associadas ao uso prolongado dessa via.
Quando a necessidade de suporte enteral é mais duradoura, considera-se a indicação de gastrostomia (GTT – gastrostomia por tubo). Embora a decisão do momento exato ainda seja complexa e dependa de múltiplos fatores, a GTT costuma ser indicada quando a deglutição representa alto risco de morbimortalidade (especialmente respiratória), quando a ingestão oral é insuficiente para manter peso e hidratação ou quando o processo de habilitação da via oral deverá se estender por mais de três meses.
Outros elementos pesam nessa decisão, como elevado estresse nas refeições para a criança e para o cuidador, queda importante na qualidade de vida, dificuldade para administrar medicamentos por via oral e hospitalizações recorrentes por complicações respiratórias ou nutricionais. É comum que a família tenha receio da gastrostomia, por sua carga simbólica e pelo impacto social associado, o que exige acolhimento e informação clara da equipe.
Mesmo quando se utiliza GTT para garantir o aporte nutricional principal, a via oral pode ser mantida em caráter terapêutico, com volumes pequenos, consistências seguras e supervisão direta. Nesses casos, trabalha-se com manobras de deglutição segura, sabores bem tolerados e atenção especial aos sinais de cansaço ou desconforto.
Os cuidados com o estoma gástrico, a pele ao redor, a limpeza do tubo e as trocas regulares exigem monitorização e orientação constantes, para evitar infecções, extrusão da sonda ou vazamentos. Em crianças com hipertonias intensas e opistótono, pode ser necessário também controle farmacológico do tônus para preservar a integridade da GTT.
Eficiência e competência da deglutição: apoio nutricional e treino oromotor
Além da segurança, é fundamental pensar na eficiência e na competência da deglutição, ou seja, se a criança consegue ingerir quantidade suficiente de alimento em tempo razoável, sem fadiga excessiva e com conforto. Uma deglutição segura, porém extremamente lenta e cansativa, também precisa de ajustes.
O manejo da baixa eficiência inclui vigilância postural, eventual recomendação de via não oral complementar, suporte nutricional adequado e técnicas específicas de alimentação. Em muitos casos, um plano misto (oral + enteral) é o que melhor equilibra segurança, nutrição e convivência social.
O suporte nutricional passa por modificações na dieta, como ajuste de calorias por volume, uso de fórmulas especiais e suplementos, adequação do aporte proteico e monitorização de micronutrientes. Em crianças com PC, muitas vezes é preciso concentrar calorias em menor volume de alimento, para não prolongar demais as refeições.
As técnicas de alimentação envolvem regular o volume oferecido a cada colherada, o ritmo da refeição, as pausas entre bocadas e a forma de apresentação do alimento. Pequenos ajustes – como desacelerar o tempo de oferta, esperar a deglutição completa antes da próxima colherada e observar sinais de fadiga – podem fazer uma grande diferença.
A intervenção oromotora visa treinar e melhorar a função muscular oral – lábios, língua, bochechas, mandíbula – e sua coordenação com a respiração. São utilizadas técnicas de posicionamento do bolo na boca, variação de temperaturas e sabores para estimular o reflexo de deglutição, e manobras que integram o controle do tônus global com os movimentos orais e faciais.
Em estágios iniciais, o foco pode estar na ativação do reflexo de deglutição, no registro sensorial oral e na sincronização entre respiração e engolir. Conforme a criança ganha controle de tronco e atinge uma idade maturativa oral em torno de 12 meses ou mais, passam a ser metas também a mastigação mais complexa, o uso de copo e o controle da saliva.
Conforto, ambiente de refeição e aspectos sensoriais
Para muitas famílias, um dos maiores focos de estresse diário é justamente a hora de alimentar a criança com PC e TAD. Por isso, o manejo da “confortabilidade” da deglutição é tão importante quanto a segurança e a eficiência.
Hipersensibilidade e defensividade oral são muito frequentes nesses quadros, o que significa que estímulos na boca – colher, textura, temperatura – podem ser sentidos como extremamente desagradáveis ou ameaçadores. A criança pode reagir com choro, recusa, náusea, vômitos ou fechamento rígido da boca, o que dificulta qualquer tentativa de alimentação.
O trabalho terapêutico, nesse caso, baseia-se em estratégias de integração sensorial orofacial, buscando “baixar” gradualmente o limiar de sensibilidade. A ideia é criar uma tolerância progressiva aos mesmos estímulos que antes desencadeavam aversão, sempre respeitando os sinais de estresse e interrompendo a estimulação antes que o desconforto se torne intenso.
A habilidade dos cuidadores e da equipe em reconhecer precocemente sinais de fadiga, estresse e recusa é crítica. Assim, é possível ajustar o tempo da refeição, variar a textura, mudar a sequência de apresentação dos alimentos ou até interromper a tentativa naquele momento, evitando que comer se torne associado a experiências negativas.
O ambiente também faz diferença: organizar horários regulares, reduzir distractores excessivos (como televisão em volume alto), garantir boa iluminação e posição adequada na mesa ajuda a criança a focar na tarefa de comer. A alimentação deve ser entendida como um momento de suporte vital, mas também de interação social e vínculo afetivo.
Outras abordagens terapêuticas e seguimento
Além das estratégias diretamente voltadas à deglutição, um manejo realmente integral dos TAD em PC precisa incluir o tratamento de diversas outras questões clínicas e funcionais. Isso pode envolver fisioterapia respiratória, reabilitação pulmonar, acompanhamento odontológico, controle medicamentoso do tônus muscular, dos movimentos extrapiramidais, da sialorreia, das secreções brônquicas, do refluxo gastroesofágico, da constipação e de distúrbios de motilidade intestinal.
Em muitos casos, o atraso do desenvolvimento psicomotor também é abordado com o objetivo de melhorar o controle motor global e seletivo, o que acaba repercutindo positivamente na função de ingestão e eliminação. À medida que a criança ganha mais estabilidade postural e coordenação, as oportunidades de alimentação oral segura tendem a aumentar.
O acompanhamento psicológico é um pilar que não deve ser negligenciado, seja diretamente com a criança, seja com os pais e cuidadores. Medos, culpas, frustrações, luto por expectativas não cumpridas e ansiedade frente a decisões como a gastrostomia são temas que surgem com frequência e precisam ser trabalhados com delicadeza.
A frequência dos controles com a equipe especializada em TAD depende, principalmente, do grau de segurança e eficiência da deglutição, das comorbidades presentes e da resposta às intervenções propostas. Cada serviço estabelece seu protocolo, mas, em geral, pacientes mais instáveis requerem seguimento mais próximo.
Um grupo que merece atenção especial são as crianças em conduta “expectante” para GTT, isto é, com alteração importante da função de deglutição, porém ainda sem morbilidade respiratória relevante e com ganho de peso em acompanhamento. Nesses casos, costuma-se recomendar ao menos dois controles anuais com equipe especializada, para reavaliar riscos e decidir, em conjunto com a família, os próximos passos.
Quando exames de deglutição, avaliação clínica e acompanhamento multiprofissional são integrados de forma contínua, torna-se possível equilibrar melhor segurança, nutrição, conforto e qualidade de vida. Ao longo do tempo, o plano terapêutico vai sendo ajustado conforme a criança cresce, novas habilidades surgem e as necessidades da família e da escola se transformam, permitindo que o ato de comer volte a ser, tanto quanto possível, um momento de cuidado, encontro e prazer.
