- O câncer de mama surge de alterações genéticas em células mamárias que passam a crescer sem controle, podendo invadir tecidos vizinhos e formar metástases.
- Fatores como sexo feminino, idade, hormônios, genética (BRCA1/BRCA2) e estilo de vida influenciam o risco, mas metade dos casos ocorre sem fator de risco identificável além de ser mulher e ter mais de 40 anos.
- O diagnóstico precoce por exame clínico, imagem e biópsia, aliado à classificação biológica do tumor, orienta um tratamento personalizado que combina cirurgia, radioterapia e terapias sistêmicas.
- Equipes multidisciplinares, preabilitação e navegação de pacientes melhoram resultados, reduzem complicações e ajudam a manter qualidade de vida durante todo o cuidado oncológico.
O câncer de mama é hoje um dos temas de saúde que mais preocupam mulheres no mundo inteiro, não só pela sua frequência, mas também pelo impacto emocional que o diagnóstico provoca em quem o recebe e em toda a família. Apesar disso, a boa notícia é que, graças aos avanços na detecção precoce e nos tratamentos, as chances de cura e de viver muitos anos com qualidade aumentaram de forma impressionante.
Entender o que é o câncer de mama, quais são os seus tipos, fatores de risco, sinais de alerta e opções de tratamento é uma das melhores formas de perder o medo e ganhar poder de decisão. Ao longo deste artigo vamos destrinchar, em linguagem simples e direta, os principais pontos que a ciência conhece hoje sobre a doença, desde a biologia do tumor até a cirurgia, radioterapia, medicamentos, prevenção e importância do cuidado integral.
O que é o câncer de mama?
O câncer de mama é uma enfermidade em que algumas células do tecido mamário sofrem alterações no seu material genético (DNA) e passam a crescer e se multiplicar sem controle. Em vez de se renovarem de forma ordenada, essas células defeituosas não morrem quando deveriam e continuam se acumulando, formando um aglomerado chamado tumor, influenciado pelo estroma e microambiente.
Na maior parte dos casos, essas células cancerosas se originam nos ductos mamários (os canais que levam o leite) ou nos lóbulos (as glândulas produtoras de leite). Quando as células alteradas ficam restritas ao local onde surgiram, sem invadir os tecidos vizinhos, falamos em câncer de mama em estágio 0, também chamado de carcinoma in situ, que não costuma ser letal se tratado a tempo.
Quando o tumor rompe a barreira do ducto ou do lóbulo e invade o tecido mamário ao redor, passa a ser chamado de câncer de mama invasivo. Nessa fase, pode formar nódulos ou áreas de endurecimento na mama e ter acesso tanto aos vasos sanguíneos quanto aos vasos linfáticos, o que abre caminho para se espalhar para outros órgãos.
Se as células malignas alcançam os gânglios linfáticos da axila ou viajam para órgãos distantes como ossos, fígado, pulmões ou cérebro, falamos em metástases. Quando isso acontece, a doença torna-se potencialmente ameaçadora à vida, e o objetivo do tratamento costuma ser controlar o câncer pelo maior tempo possível, mantendo a melhor qualidade de vida.
O tratamento do câncer de mama é sempre individualizado e leva em conta vários fatores: tipo de tumor, extensão da doença (estadiamento), características biológicas do câncer e condições da própria paciente. Em geral, combina-se cirurgia, radioterapia e tratamentos sistêmicos (hormonais, quimioterapia e terapias-alvo), escolhidos conforme o subtipo do tumor.
A dimensão do problema no mundo
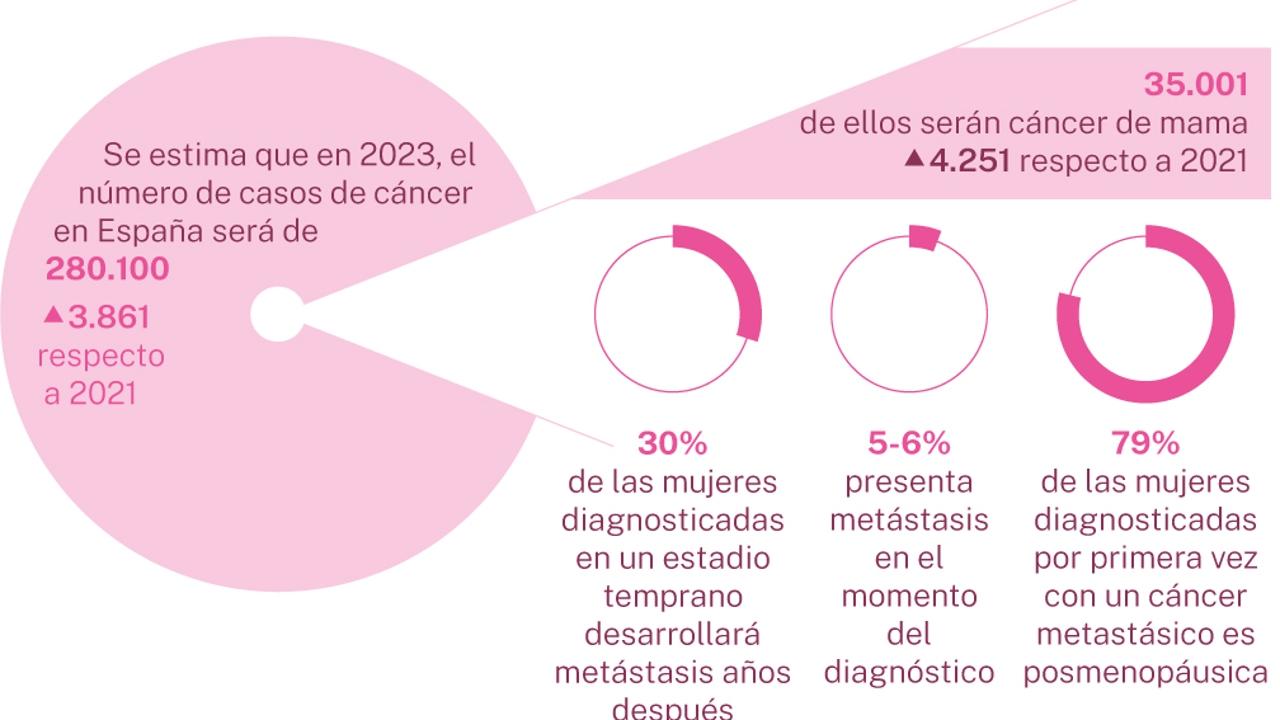
O câncer de mama é o tipo de câncer mais diagnosticado em mulheres em todo o planeta. Segundo as estatísticas e realidade do câncer de mama, estima-se que, em 2022, tenham sido identificados cerca de 2,3 milhões de novos casos em mulheres, com aproximadamente 670 mil mortes atribuídas à doença. Isso mostra o enorme peso dessa patologia para os sistemas de saúde e para as famílias.
Embora possa surgir em praticamente qualquer idade a partir da puberdade, o câncer de mama é mais frequente em mulheres adultas, especialmente após os 40 anos. Ainda assim, nenhuma faixa etária adulta está totalmente isenta, o que reforça a importância de estar atenta aos sinais do próprio corpo e de seguir as recomendações de rastreio quando apropriadas.
Existem diferenças importantes na incidência e na mortalidade conforme o nível de desenvolvimento dos países. Em nações com Índice de Desenvolvimento Humano (IDH) muito alto, cerca de 1 em cada 12 mulheres receberá um diagnóstico de câncer de mama ao longo da vida, e aproximadamente 1 em cada 71 morrerá da doença.
Já em países com baixo IDH, a chance de ser diagnosticada é menor (cerca de 1 em cada 27), mas a mortalidade proporcionalmente é mais elevada (por volta de 1 em cada 48 mulheres morre por câncer de mama). Isso acontece porque, em contextos com menos recursos, o diagnóstico costuma ser feito tardiamente e o acesso a tratamentos eficazes é mais limitado.
Entre as décadas de 1980 e 2020, muitos países de alta renda conseguiram reduzir a mortalidade por câncer de mama, ajustada por idade, em torno de 40%. Essa queda tem relação direta com programas organizados de rastreamento (como mamografias regulares), melhorias na atenção primária, acesso a equipes especializadas e a terapias modernas.
Quem tem mais risco de desenvolver câncer de mama?
Ser do sexo feminino é, de longe, o principal fator de risco para câncer de mama. Aproximadamente 99% dos casos acontecem em mulheres, enquanto homens respondem por algo entre 0,5% e 1% das ocorrências. Quando surge em homens, o câncer segue os mesmos princípios de diagnóstico e tratamento aplicados às mulheres.
Alguns fatores aumentam a probabilidade de a doença aparecer, mesmo que não sejam uma garantia de que o câncer vai se desenvolver. Entre eles, destacam-se o envelhecimento, obesidade, consumo excessivo de álcool, tabagismo, história prévia de radioterapia na região do tórax, terapia hormonal na pós-menopausa e determinados aspectos da história reprodutiva, muitos dos quais podem ser reduzidos adotando hábitos para prevenir o câncer.
Questões hormonais relacionadas ao tempo de exposição ao estrogênio também pesam, como ter menstruado muito cedo, entrar na menopausa mais tarde, ter o primeiro filho em idade avançada ou nunca engravidar. Esses fatores prolongam o período em que o tecido mamário fica sob influência de hormônios, o que pode favorecer o surgimento de alterações nas células.
A história familiar de câncer de mama em parentes de primeiro grau (mãe, irmã, filha) é outro elemento que chama atenção, embora a maioria das mulheres com câncer de mama não tenha antecedentes claros na família. Ou seja, não ter casos na família não significa estar protegida, e ter não implica que a doença seja inevitável, apenas indica risco aumentado.
Uma parcela menor dos casos está ligada a mutações genéticas herdadas de alta penetrância, como nos genes BRCA1, BRCA2 e PALB2. Quando essas alterações são detectadas em exames específicos, a mulher pode discutir com a equipe médica estratégias de redução de risco, que vão desde vigilância intensiva até a retirada preventiva das mamas ou o uso de medicamentos quimiopreventivos.
Sinais e sintomas do câncer de mama
Muitas pessoas não sentem absolutamente nada enquanto o câncer de mama ainda está no início, o que reforça a importância da detecção precoce por meio de exames de imagem, como a mamografia, principalmente na faixa etária recomendada pelos protocolos de cada país.
Quando a doença avança, podem surgir uma ou várias alterações na mama, e é aí que a atenção aos sinais faz diferença. Um dos sintomas mais comuns é o aparecimento de um nódulo ou área endurecida na mama ou na axila, geralmente indolor. Qualquer caroço novo que não desaparece merece avaliação médica, mesmo sem dor.
Mudanças na forma, no tamanho ou no contorno da mama também são sinais de alerta. A pele pode apresentar ondulações, retrações, aspecto de casca de laranja, vermelhidão persistente ou fissuras que não cicatrizam. Essas alterações não são sinônimo automático de câncer, mas precisam ser vistas por um profissional.
O mamilo e a aréola (a região mais escura ao redor do mamilo) também podem sofrer transformações suspeitas, como virar para dentro de forma recente, descamar, ficar muito avermelhados ou com feridinhas que não melhoram. Outra pista é a saída de secreção anormal pelo mamilo, principalmente se for sanguinolenta, espontânea e em apenas uma das mamas.
Quando o câncer se espalha para outras partes do corpo, podem aparecer sintomas relacionados ao órgão afetado, como dores ósseas persistentes, tosse ou falta de ar sem explicação, dores de cabeça fortes e contínuas ou alterações neurológicas. Qualquer sintoma persistente e fora do habitual merece investigação.
Vale lembrar que a grande maioria dos nódulos mamários é benigna, mas só exames clínicos e de imagem, às vezes complementados por biópsia, conseguem diferenciar com segurança o que é câncer e o que não é.
Diagnóstico e estadiamento do câncer de mama
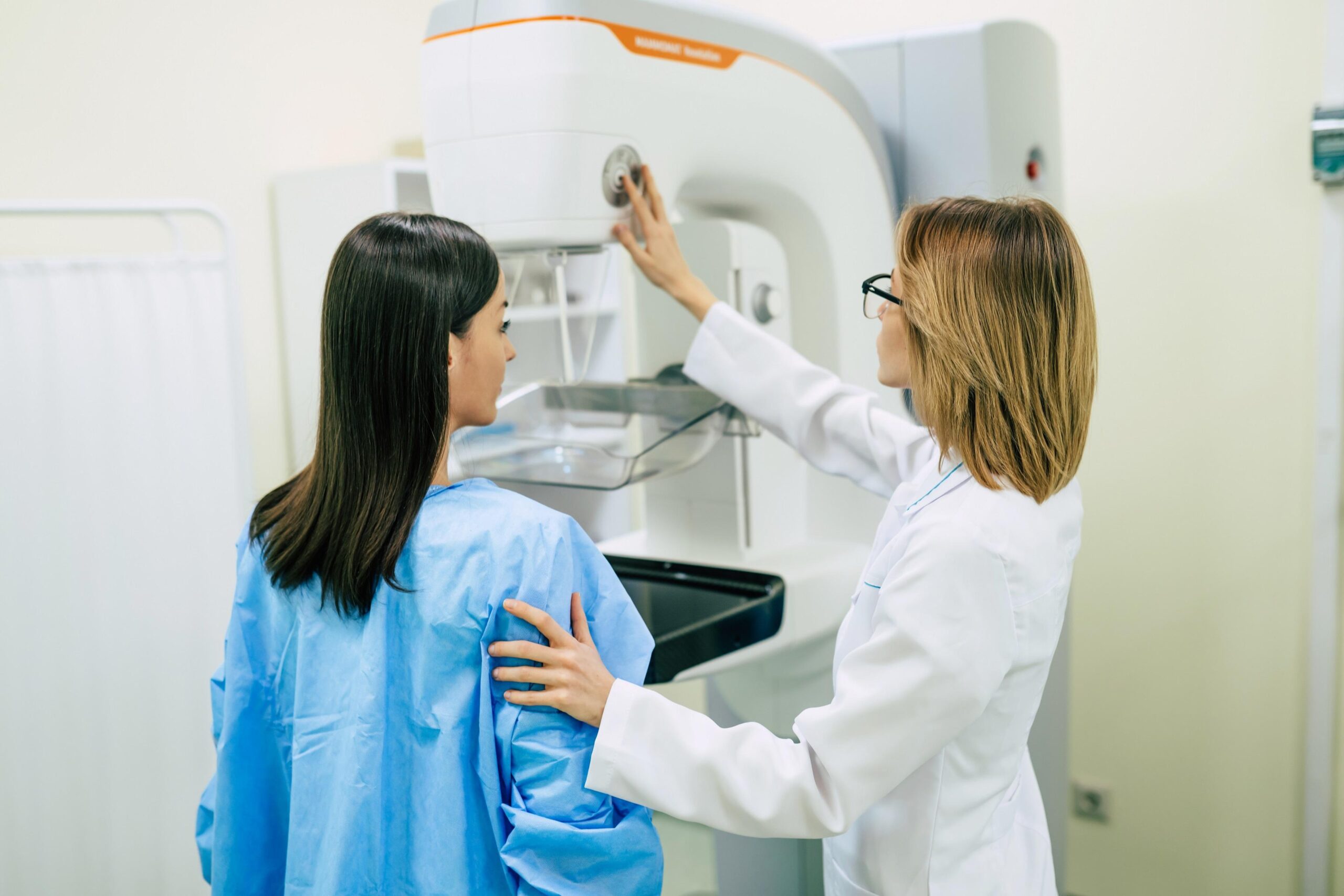
O diagnóstico começa com a avaliação clínica feita por um profissional de saúde, que examina as mamas e a região das axilas. Se houver alterações suspeitas, o passo seguinte é recorrer a exames de imagem, como mamografia, ultrassonografia ou ressonância magnética, dependendo da idade, do tipo de mama e das recomendações médicas.
Se a imagem mostra algo preocupante, é indicada uma biópsia, isto é, a retirada de um pequeno fragmento de tecido para análise em laboratório. É nessa etapa que o patologista confirma se há ou não câncer, qual o tipo de tumor e outras características importantes que vão influenciar o plano terapêutico.
Além do diagnóstico de câncer em si, o médico pode solicitar exames específicos para estudar o comportamento biológico do tumor. Entre eles estão os testes para receptores hormonais (estrogênio e progesterona), o teste HER2 (uma proteína envolvida no crescimento celular) e, em alguns casos, exames genéticos em genes como BRCA e TP53.
Outro passo fundamental é o estadiamento, ou seja, determinar se o câncer está localizado apenas na mama ou se já se espalhou para gânglios linfáticos e outros órgãos. Podem ser necessários exames de imagem adicionais e procedimentos como a biópsia do linfonodo sentinela, feita durante a cirurgia para verificar se houve disseminação para a axila.
Com todas essas informações em mãos, a equipe consegue classificar o estágio do câncer (de 0 a IV) e, ao mesmo tempo, traçar uma estratégia terapêutica personalizada, combinando cirurgia, radioterapia e tratamentos sistêmicos conforme o risco de recidiva e as características biológicas do tumor.
Subtipos biológicos e classificação do câncer de mama
Hoje sabemos que não existe “um único” câncer de mama, mas sim vários subtipos com comportamentos e respostas ao tratamento bem diferentes. Essa diversidade se integra com estudos sobre tipos de câncer e como são classificados, e por isso a classificação biológica é uma das ferramentas mais importantes para decidir qual terapia utilizar e estimar o prognóstico de cada caso.
De forma prática, essa classificação começa com a avaliação do chamado fenótipo tumoral, obtido principalmente por técnicas de imunohistoquímica na biópsia. Nessa análise, o laboratório verifica se o tumor expressa receptores hormonais (de estrogênio e progesterona), se há presença ou amplificação da proteína HER2 e qual é o índice de proliferação celular, frequentemente medido pelo marcador Ki67.
Combinando essas informações, os tumores costumam ser agrupados em quatro grandes tipos sub-rogados: luminal A, luminal B, HER2 positivo e triplo-negativo. Cada um deles tem riscos e opções de tratamento específicos e, por isso, é tão importante fazer essa avaliação detalhada.
Além da classificação por fenótipo, existe também a categorização molecular baseada em painéis de expressão gênica, que analisam a atividade de vários genes ligados à proliferação, dependência hormonal e expressão de HER2. Esses testes dividem os tumores em subtipos intrínsecos (luminal A, luminal B, HER2-enriquecido e basal-like) e podem ajudar a definir, principalmente em estágios iniciais (I e II), se a paciente realmente precisa de quimioterapia adjuvante após a cirurgia.
Na prática clínica, a imunohistoquímica continua sendo a forma mais acessível e amplamente usada para classificar o tumor, mas a tendência é integrar cada vez mais dados moleculares para personalizar o tratamento, evitando tanto o subtratamento quanto a exposição desnecessária a terapias agressivas.
Principais subtipos de câncer de mama
O subtipo luminal A é geralmente o mais frequente e costuma ter melhor prognóstico. Caracteriza-se por alta expressão de receptores hormonais (estrogênio e, em geral, progesterona) e baixo índice de proliferação, medido por Ki67 em níveis reduzidos. Esses tumores tendem a responder muito bem às terapias endócrinas, como tamoxifeno ou inibidores de aromatase.
O subtipo luminal B é semelhante ao luminal A, mas apresenta fatores de risco biológico adicionais, como menor expressão ou até perda parcial/completa do receptor de progesterona e/ou Ki67 elevado (igual ou superior a 20%). Na prática, isso indica um tumor biologicamente mais ativo, com risco maior de recidiva, o que muitas vezes leva à indicação de combinar hormonoterapia com quimioterapia.
Os tumores HER2 positivos (amplificados ou com forte superexpressão 3+ na imunohistoquímica) têm um número muito aumentado de cópias do gene HER2 ou grande quantidade da proteína na superfície das células. Antes da chegada das terapias anti-HER2, eram vistos como de pior prognóstico; contudo, hoje medicamentos como o trastuzumabe e outros agentes dirigidos mudaram esse cenário, melhorando bastante as taxas de resposta e de sobrevida.
O câncer de mama triplo-negativo é caracterizado pela ausência de receptores hormonais (estrogênio e progesterona) e pela não expressão de HER2. Esse grupo é bastante heterogêneo, mas, em geral, os tumores são de alto grau, com crescimento rápido e maior agressividade. Representam em torno de 15% dos casos e, por muito tempo, a quimioterapia foi praticamente a única opção eficaz disponível.
Nos últimos anos, surgiu também a categoria chamada HER2-low, que reúne tumores com baixa expressão de HER2 (1+ ou 2+ sem amplificação). Esse subtipo responde a terapias-alvo específicas, como o Trastuzumab-Deruxtecan, e representa uma proporção significativa dos diagnósticos, chegando a cerca de metade de todos os casos de câncer de mama.
Cirurgia no câncer de mama: tumorectomia e mastectomia
A cirurgia continua sendo um pilar central no tratamento do câncer de mama localizado. Ela pode ser mais conservadora, preservando a maior parte da mama, ou mais radical, com retirada completa do tecido mamário. A escolha depende do tamanho e localização do tumor, da relação com o volume da mama, da presença de múltiplos focos e das preferências da paciente.
A tumorectomia, também chamada de cirurgia conservadora da mama, é indicada em cerca de 70-80% dos casos. Nessa técnica, o cirurgião remove apenas o tumor com uma margem de tecido saudável ao seu redor, preservando o restante da mama. Estudos de alta qualidade demonstram que, quando associada à radioterapia, oferece resultados oncológicos equivalentes à mastectomia em termos de controle da doença e sobrevida.
Na maioria das vezes, a tumorectomia exige apenas 24 horas de internação, e em algumas situações pode até ser feita em regime ambulatorial, permitindo alta no mesmo dia. Sempre que possível, o cirurgião procura posicionar as incisões em áreas mais discretas, como na borda da aréola, no sulco inframamário ou na axila, para que as cicatrizes fiquem menos visíveis.
Em muitos centros, utilizam-se técnicas de cirurgia oncoplástica, que unem princípios da oncologia à cirurgia plástica. Isso permite remover o tumor com segurança oncológica e, ao mesmo tempo, remodelar a mama, buscando um resultado estético mais harmonioso e reduzindo a necessidade de mastectomias em alguns casos.
Outra inovação importante é o uso de ultrassonografia intraoperatória em tumores não palpáveis. Por meio dessa tecnologia, o cirurgião consegue localizar com maior precisão a lesão durante a cirurgia e assegurar margens adequadas, diminuindo o risco de ter de reoperar por margens comprometidas.
Já a mastectomia, que consiste na retirada completa da mama, é necessária em cerca de 20-30% dos casos. Apesar de mais extensa, também pode ser realizada com diferentes técnicas, pensadas para adequar a segurança oncológica e, quando possível, favorecer uma futura reconstrução.
A mastectomia simples envolve a remoção de todo o tecido mamário, incluindo a pele e o complexo aréolo-papilar. Costuma requerer de um a dois dias de internação e pode ser combinada com outros tratamentos, como radioterapia ou quimioterapia, conforme o estadiamento.
Na mastectomia radical modificada, além da remoção da mama e do complexo aréolo-papilar, são retirados os gânglios linfáticos da axila. Essa técnica ainda é indicada em casos de comprometimento axilar mais extenso, e muitas vezes é possível planejar a reconstrução mamária imediata, já na mesma cirurgia.
Existem, ainda, as mastectomias com preservação de pele, nas quais se mantém grande parte da pele da mama, removendo-se apenas o tecido glandular e o complexo aréolo-papilar. Isso favorece um resultado estético melhor na reconstrução, especialmente quando se utilizam próteses ou retalhos.
Em situações selecionadas, é possível fazer mastectomia com preservação tanto da pele quanto do complexo aréolo-papilar. Nesse caso, conserva-se praticamente todo o envelope cutâneo da mama, e o tecido interno é retirado. Para garantir segurança, faz-se uma avaliação rigorosa com mamografia, ressonância magnética e, frequentemente, biópsia do mamilo para excluir envolvimento tumoral.
A reconstrução mamária é parte essencial do cuidado integral e pode ser realizada de forma imediata ou tardia. Em muitos serviços especializados, como referência, a reconstrução após mastectomia é oferecida na grande maioria dos casos, inclusive para pacientes que ainda precisarão de radioterapia, avaliando cuidadosamente quando é melhor reconstruir (imediatamente ou em um segundo momento).
Tratamentos complementares: radioterapia e medicamentos
Depois da cirurgia, são avaliadas as necessidades de radioterapia e de tratamentos sistêmicos (hormonoterapia, quimioterapia e terapias-alvo). O objetivo é reduzir ao máximo a chance de o câncer voltar, seja na própria mama ou em outras partes do corpo.
A radioterapia é usada para destruir possíveis células tumorais microscópicas que possam ter permanecido no tecido mamário, na parede torácica ou nos gânglios linfáticos. Em tumores iniciais, pode permitir que a paciente mantenha a mama (associada à cirurgia conservadora), enquanto em fases mais avançadas reduz o risco de recidiva mesmo após mastectomia. A radioterapia e sua eficácia têm sido fundamentais para melhorar o controle local da doença.
Os tratamentos hormonais são indicados quando o tumor expressa receptores para estrogênio e/ou progesterona. Medicamentos como o tamoxifeno ou os inibidores de aromatase são administrados por via oral, geralmente por 5 a 10 anos, e podem reduzir pela metade o risco de o câncer retornar em tumores hormônio-positivos. Eles costumam causar sintomas semelhantes aos da menopausa, mas, de modo geral, são bem tolerados.
A quimioterapia é recomendada principalmente para tumores negativos para receptores hormonais, para muitos tumores HER2 positivos (em combinação com terapias dirigidas) ou para situações de maior risco de recidiva. Os esquemas atuais são altamente eficazes para diminuir a probabilidade de disseminação ou retorno do câncer e costumam ser administrados em regime ambulatorial, sem necessidade de internação, salvo complicações, sendo importante conhecer também os efeitos secundários do Neupogen usados em suporte ao tratamento.
Nos tumores que superexpressam HER2, entram em cena as terapias-alvo, como o trastuzumabe e outros agentes biológicos específicos. Esses medicamentos reconhecem a proteína HER2 na superfície das células cancerosas e ajudam o sistema imunológico a eliminá-las, especialmente quando usados em associação com quimioterapia.
Para o câncer de mama triplo-negativo e para alguns outros subtipos, a imunoterapia vem ganhando espaço como opção complementar à quimioterapia. Ao modular o sistema imunológico, esses medicamentos ajudam o organismo a reconhecer e combater melhor as células malignas, oferecendo novas possibilidades de tratamento para tumores que antes tinham poucas alternativas.
Os tratamentos sistêmicos podem ser usados antes da cirurgia (neoadjuvantes) para reduzir o tamanho do tumor e facilitar uma cirurgia mais conservadora, ou depois da cirurgia (adjuvantes) para diminuir o risco de recidiva. Em todos os casos, seguir o esquema completo, nas doses e tempos recomendados, é decisivo para maximizar os resultados.
Importância da detecção precoce e do rastreamento
Detectar o câncer de mama cedo faz toda a diferença na chance de cura e na intensidade do tratamento necessário. Em estágios iniciais, muitas vezes é possível realizar cirurgias menores, preservar a mama e usar esquemas de tratamento menos agressivos, com menor impacto na rotina da paciente.
Existem dois pilares principais na detecção precoce: o diagnóstico precoce de mulheres que já apresentam sinais ou sintomas suspeitos e o rastreamento de mulheres aparentemente saudáveis por meio de exames periódicos. Ambos são fundamentais e se complementam.
No diagnóstico precoce, o mais importante é que a mulher conheça bem o próprio corpo e procure atendimento assim que notar algo estranho, como nódulos, alterações na pele ou no mamilo, secreção anormal ou qualquer mudança persistente na mama. A partir daí, o sistema de saúde deve garantir avaliação clínica rápida, exames de imagem e, quando necessário, biópsia, sem grandes atrasos.
O rastreamento por mamografia é direcionado, em geral, a mulheres na faixa de 50 a 69 anos, embora as recomendações possam variar conforme o país e o perfil de risco individual. O exame permite detectar lesões ainda não palpáveis, muito pequenas, em estágios iniciais, aumentando significativamente as chances de cura.
Mesmo em contextos com poucos recursos, medidas simples de educação em saúde podem aumentar muito o número de mulheres que se apresentam mais cedo ao serviço médico. Informar sobre sinais de alerta, combater mitos populares sobre o câncer e mostrar que tratamento adequado existe são passos essenciais para reduzir a mortalidade, mesmo onde não há disponibilidade ampla de mamografia.
Cuidado integral, reabilitação e qualidade de vida
Tratar o câncer de mama não significa apenas retirar o tumor ou aplicar medicamentos; envolve cuidar da pessoa como um todo. O ideal é contar com uma equipe multidisciplinar que inclua oncologistas, mastologistas, radiologistas, patologistas, enfermeiros, nutricionistas, fisioterapeutas, psicólogos, assistentes sociais e profissionais de cuidados paliativos e reabilitação.
Esse cuidado integrado contribui para melhores resultados clínicos e ajuda a paciente a manter ou recuperar sua funcionalidade, autonomia e participação nas atividades que dão sentido à sua vida. O objetivo é não só controlar o câncer, mas também preservar o bem-estar físico, emocional e social durante e após o tratamento.
A chamada preabilitação, ou seja, intervenções realizadas entre o diagnóstico e o início do tratamento, tem se mostrado eficaz na redução de complicações. Ela geralmente envolve orientação sobre exercícios físicos, alimentação adequada, suporte nutricional e apoio psicológico, preparando o corpo e a mente para enfrentar melhor as cirurgias e terapias subsequentes.
Como o percurso de cuidado costuma ser longo e complexo, a navegação de pacientes (patient navigation) surge como uma estratégia valiosa. Profissionais especializados ajudam a pessoa a entender cada etapa, organizar consultas e exames, superar barreiras de acesso e manter o tratamento até o fim, o que se associa a maior satisfação, menos reinternações e melhor qualidade de vida. A navegação funciona como uma forma concreta de atenção e ajuda a pacientes com câncer.
O apoio emocional, seja em consultas individuais, seja em grupos de suporte, também é peça-chave. Compartilhar experiências, tirar dúvidas e ter acesso a informação confiável diminui a ansiedade e dá mais segurança para que a paciente participe ativamente das decisões sobre seu próprio tratamento.
Diante de tudo isso, fica claro que o câncer de mama, apesar de ser uma doença grave e frequente, pode ser enfrentado com muito mais esperança quando há informação de qualidade, diagnóstico oportuno, acesso a tratamentos modernos e um cuidado verdadeiramente humano e multidisciplinar, capaz de olhar para além do tumor e enxergar a mulher em toda a sua complexidade.