- Disfagia aumenta o risco de engasgos, desnutrição e pneumonia aspirativa, exigindo diagnóstico e monitorização precoces.
- Exames clínicos e instrumentais, como FEES e videofluoroscopia, orientam ajustes de postura, textura e volume dos alimentos.
- O tratamento é transdisciplinar, combinando suporte nutricional, intervenção oromotora, manejo postural e apoio psicológico.
- Vias alternativas de alimentação, como gastrostomia, podem garantir segurança e melhor qualidade de vida em casos graves.
A deglutição é um ato tão automático que quase nunca pensamos nela, até que começar a dar errado. Quando engolir passa a exigir esforço, provocar tosse, engasgos ou medo na hora de comer, a qualidade de vida despenca e o risco de complicações sérias aumenta muito. Nessas situações, os exames de deglutição se tornam fundamentais para entender o que está acontecendo e planejar um cuidado realmente seguro.
Nos transtornos da conduta alimentar e em condições neurológicas como a paralisia cerebral, os problemas para engolir (disfagia) são frequentes, complexos e, muitas vezes, subestimados. Um acompanhamento estruturado das funções de alimentação e deglutição ajuda a prevenir desnutrição, desidratação, pneumonias por aspiração e até internações repetidas. A seguir, você vai ver em detalhe o que é a disfagia, quais exames existem, para que servem e como entra o tratamento, sempre com foco prático e linguagem clara.
O que é disfagia e por que ela é tão importante?
Disfagia é o termo médico usado para indicar dificuldade em engolir alimentos, líquidos ou até a própria saliva. Em condições normais, o alimento é mastigado na boca, segue pela garganta, percorre um tubo muscular chamado esôfago e chega ao estômago sem grandes obstáculos. Esse processo envolve uma coordenação fina entre músculos, nervos e o sistema respiratório.
Ter um engasgo ocasional, comer rápido demais ou mastigar pouco não significa necessariamente ter disfagia. O sinal de alerta aparece quando o problema é constante: a comida parece “parar” na garganta, a pessoa precisa fazer mais força para engolir, sente dor, tosse com frequência durante as refeições ou evita certos alimentos por medo de se engasgar.
A disfagia pode acontecer em qualquer idade, mas é bem mais comum em idosos e em pessoas com doenças neurológicas. Paralisia cerebral, acidentes vasculares cerebrais, doenças degenerativas, sequelas de cirurgias ou de tratamentos oncológicos e alguns transtornos da conduta alimentar podem comprometer as fases da deglutição, alterando a segurança e a eficiência do processo.
Quando a disfagia não é identificada e tratada, aumenta o risco de complicações potencialmente graves. Entre as mais importantes estão o engasgo, a perda excessiva de líquidos (desidratação), a desnutrição (ingestão calórica e proteica insuficiente) e, principalmente, a aspiração de alimentos ou líquidos para as vias aéreas, que pode levar a pneumonias de repetição e até à necessidade de internações em UTI.
Principais riscos e complicações da disfagia
O maior temor em quem apresenta disfagia é o risco de aspirar alimentos ou líquidos para os pulmões. Quando o conteúdo que deveria seguir para o esôfago entra na via aérea, surge tosse, chiado, sensação de sufocamento e, em muitos casos, infecções respiratórias de repetição. A chamada pneumonia aspirativa é uma das complicações mais frequentes na disfagia não tratada.
Outro impacto importante é a dificuldade em manter uma nutrição adequada. Se a pessoa sente dor, cansaço, medo ou extremo desconforto para comer, é comum passar a evitar refeições, rejeitar certas consistências (principalmente líquidos finos) e, aos poucos, reduzir o volume ingerido. Isso resulta em perda de peso, perda de massa muscular e maior vulnerabilidade a infecções.
A desidratação é um problema adicional muitas vezes negligenciado. Pacientes que têm mais dificuldade para engolir líquidos tendem a beber menos água, o que prejudica o funcionamento dos rins, a pressão arterial, o intestino e a termorregulação. Em crianças com paralisia cerebral ou transtornos da conduta alimentar, a desidratação pode agravar ainda mais atrasos do desenvolvimento.
O impacto emocional e comportamental também não pode ser ignorado. A hora da refeição pode se transformar em um momento de ansiedade, stress e tensão tanto para o paciente quanto para a família ou cuidadores. Engasgos repetidos, choros, recusa alimentar e longos tempos de alimentação desgastam a rotina, afetam o vínculo e prejudicam a participação social em atividades que envolvem comida.
Por tudo isso, é essencial investigar precocemente qualquer sinal persistente de dificuldade para engolir. Os exames de deglutição permitem entender em qual fase do processo está o problema, quantificar o risco de aspiração, orientar mudanças de consistência e, se necessário, indicar vias alternativas de alimentação de forma segura e planejada.
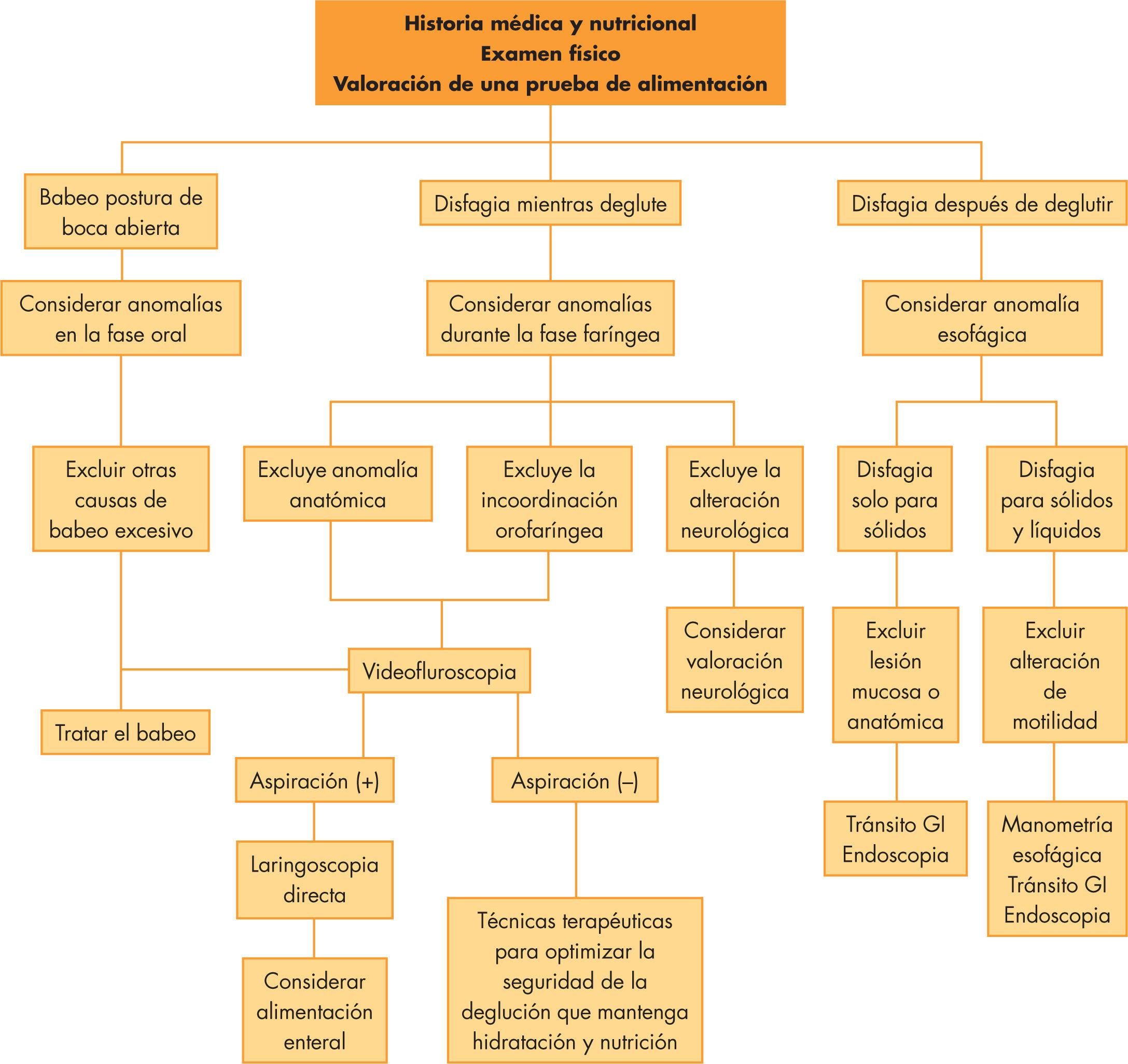
Exames de deglutição: tipos, indicações e o que avaliam
Existem diferentes testes para avaliar a deglutição, desde triagens simples à beira do leito até exames complexos com imagem. A escolha do método depende da idade, do quadro clínico, da gravidade da disfagia e dos objetivos da avaliação (diagnóstico inicial, acompanhamento de tratamento, indicação de via alternativa de alimentação, entre outros).
A chamada avaliação clínica ou “deglutição à beira do leito” é geralmente o primeiro passo. Nela, um fonoaudiólogo (em conjunto com médico e outros profissionais) observa a postura, o controle de cabeça e tronco, a musculatura orofacial, a sensibilidade oral, a coordenação com a respiração e o comportamento durante a oferta de alimentos de diferentes consistências.
Essa avaliação clínica funciona como ferramenta de triagem da disfagia, ajudando a identificar quem precisa de uma investigação instrumental mais detalhada. Embora não mostre o interior da faringe e do esôfago em tempo real, permite levantar suspeitas de aspiração, avaliar segurança global da deglutição e já iniciar ajustes iniciais na postura e na consistência dos alimentos.
Quando é necessário enxergar diretamente o trajeto do bolo alimentar, entram em cena exames com tecnologia de imagem. Entre os principais, destacam-se a Avaliação Endoscópica da Deglutição com Fibra Óptica (FEES) e o Estudo Videofluoroscópico da Deglutição (conhecido pela sigla VFS). Em alguns casos, complementam-se com esofagograma com bário e endoscopia digestiva alta para investigar melhor o esôfago.
Esses exames permitem diferenciar tipos de disfagia (oral, faríngea, esofágica), quantificar o grau de penetração ou aspiração, testar manobras compensatórias e verificar o efeito de mudanças de textura e volume em tempo real. São ferramentas centrais para definir se a alimentação oral é segura, se precisa ser restrita parcialmente ou se será necessário, ao menos por um período, recorrer a uma via alternativa enteral.
Principais métodos instrumentais de avaliação da deglutição
A Avaliação Endoscópica da Deglutição com Fibra Óptica (FEES) é um exame em que uma pequena câmera flexível é introduzida pelo nariz até a faringe. A partir daí, o profissional observa a anatomia das estruturas, o comportamento da laringe, a presença de secreções acumuladas e o trajeto do alimento e dos líquidos durante a deglutição. Pode-se testar várias consistências e volumes em um ambiente relativamente próximo ao real.
Durante a FEES, é possível analisar em detalhes a proteção das vias aéreas, a fuga de alimento para a região laríngea e a presença de aspiração antes, durante ou depois do ato de engolir. O exame também ajuda a verificar o efeito de ajustes posturais e de manobras específicas de deglutição em tempo real, orientando de forma muito precisa a reabilitação.
O Estudo Videofluoroscópico da Deglutição (VFS), também chamado de videodeglutograma, é um exame radiológico que registra em vídeo a passagem de alimentos misturados a contraste (geralmente bário). Enquanto o paciente engole diferentes consistências sob supervisão, um equipamento de raio-X em movimento mostra o caminho do bolo alimentar desde a boca até o esôfago.
A grande vantagem do VFS é permitir a visualização dinâmica de todas as fases da deglutição em sequência. Isso inclui o tempo de disparo do reflexo de deglutição, o fechamento da via aérea, o deslocamento do osso hioide e da laringe, bem como eventuais resíduos na faringe ou no esôfago cervical. Também é possível testar posturas compensatórias, volumes variáveis e diferentes texturas.
O esofagograma com bário e a endoscopia digestiva alta são métodos complementares focados, principalmente, na porção esofágica da deglutição. Eles ajudam a identificar estreitamentos, alterações de motilidade, inflamações e refluxo gastroesofágico que possam contribuir para as queixas de engasgos, dor ao engolir ou sensação de alimento parado no peito.
Disfagia em crianças com paralisia cerebral e transtornos da conduta alimentar
Em crianças com paralisia cerebral (PC), os transtornos de alimentação e deglutição (TAD) são extremamente frequentes e exigem um olhar global, não apenas sobre a boca. Alterações de tônus muscular, movimentos involuntários, atraso do desenvolvimento motor, dificuldades respiratórias e questões comportamentais se somam e tornam o ato de se alimentar bastante complexo.
O manejo desses TAD precisa ser feito a partir de um programa de vigilância contínua das funções de alimentação e deglutição. Não basta “esperar para ver”: avaliações regulares permitem ajustar rapidamente o plano de cuidado à medida que a criança cresce, muda de postura ou passa por fases de maior fragilidade clínica, evitando descompensações graves.
As prioridades terapêuticas são definidas, em geral, com base na gravidade da disfagia e nas comorbidades associadas. Crianças com grande comprometimento motor global, crises respiratórias de repetição, desnutrição importante ou refluxo grave exigem estratégias mais intensivas e, muitas vezes, indicação precoce de via alternativa de alimentação para proteger a vida e dar condições de desenvolvimento.
Para organizar essa abordagem, alguns serviços utilizam parâmetros como segurança, eficiência, competência e conforto da deglutição (parâmetros SECC). A partir deles, é possível entender se o principal problema é a aspiração (segurança), a baixa ingestão calórica (eficiência), a falta de autonomia e controle motor oral (competência) ou o sofrimento durante as refeições (conforto), o que orienta o foco de cada intervenção.
A família precisa ser considerada parte central da equipe de cuidado. Pais e cuidadores são protagonistas na alimentação diária e precisam receber orientação, treino prático e suporte emocional. O objetivo é transformar o momento da refeição em algo o mais agradável possível, reduzindo medos, tensões e culpa, e aumentando a confiança em relação às estratégias de segurança ensinadas pela equipe.
Equipe transdisciplinar: quem participa do cuidado da deglutição?
O manejo da disfagia e dos TAD em paralisia cerebral e em transtornos da conduta alimentar é sempre um trabalho de equipe. Nenhum profissional, sozinho, dá conta de todos os aspectos envolvidos. A composição exata do time varia de acordo com o caso, mas costuma incluir médico (pediatra, neurologista, gastroenterologista ou otorrinolaringologista), fonoaudiólogo, nutricionista, fisioterapeuta, terapeuta ocupacional, psicólogo e, quando necessário, dentista e outros especialistas.
Cada área contribui com um recorte específico, mas sempre em diálogo. A fonoaudiologia foca na biomecânica da deglutição e nas estratégias posturais e oromotoras; a nutrição ajusta calorias, texturas e suplementos; a fisioterapia atua no controle postural, no tônus e na função respiratória; a terapia ocupacional adapta utensílios e posicionamentos; a psicologia e a psiquiatria cuidam dos aspectos emocionais e comportamentais ligados à alimentação.
A intensidade da participação de cada profissional muda ao longo do tempo, conforme as necessidades da criança vão se modificando. Em fases de maior instabilidade respiratória, por exemplo, a fisioterapia respiratória pode assumir um papel ainda mais central. Em períodos de transição de via de alimentação (oral para GTT ou vice-versa), a fonoaudiologia e a nutrição costumam ser mais demandadas.
Um ponto-chave é que todas as decisões importantes sobre alimentação e deglutição sejam compartilhadas com a família. Isso inclui desde mudanças de consistência e horários de refeição até indicações de sondas ou gastrostomia. Quanto mais transparente for o processo, maior a adesão e menor o sofrimento emocional associado a essas escolhas difíceis.
A frequência de controles é definida, em geral, pela segurança e pela eficiência da deglutição, além da resposta clínica ao plano terapêutico. Em casos estáveis, muitas equipes recomendam ao menos duas avaliações anuais específicas dos TAD, mas quadros mais graves ou em mudança rápida podem exigir seguimentos mais próximos.
Estratégias terapêuticas para melhorar a deglutição
O arsenal terapêutico para tratar a disfagia pediátrica em paralisia cerebral e em transtornos da conduta alimentar é amplo. Algumas estratégias são aplicadas praticamente a todos os pacientes (como orientações básicas de postura e ambiente), enquanto outras são escolhidas de forma muito individualizada, conforme o perfil motor, respiratório, nutricional e comportamental.
Do ponto de vista da segurança, o foco principal é reduzir o risco de aspiração e proteger as vias aéreas. Isso envolve ajustes posturais, escolhas cuidadosas de consistência e volume dos alimentos, e, quando necessário, a indicação de vias alternativas de alimentação (como sonda nasogástrica ou gastrostomia) para as consistências consideradas de maior risco.
Em relação à eficiência e à competência, o objetivo é garantir ingestão suficiente de energia e nutrientes, ao mesmo tempo em que se trabalha para ampliar a autonomia e a coordenação oromotora. Técnicas de oferta de alimento, treinamento da mastigação, adaptação de utensílios e manejo ambiental entram com força nesse eixo.
Já na dimensão do conforto, a meta é transformar a refeição em uma experiência mais agradável e menos estressante. Reduzir hipersensibilidade oral, respeitar sinais de cansaço, organizar melhor o ambiente e apoiar o cuidador são ações fundamentais para que comer deixe de ser sinônimo de sofrimento.
Além disso, há ainda questões particulares que precisam ser manejadas caso a caso, como refluxo gastroesofágico, constipação, sialorreia, problemas odontológicos, distúrbios do tônus muscular e atrasos do desenvolvimento psicomotor. Essas condições, se não tratadas, podem piorar significativamente a disfagia e comprometer o sucesso das intervenções.
Ajustes posturais e posicionamento na hora de comer
Um dos pilares do tratamento da disfagia é o manejo postural adequado durante a alimentação. A postura correta ajuda a proteger a via aérea, favorece a coordenação entre respiração e deglutição e facilita o trânsito do bolo alimentar da boca até o esôfago.
Para isso, é preciso considerar cuidadosamente o tônus axial, as alterações de tônus global (hipertonia ou hipotonia), a presença de movimentos involuntários e o nível de experiência sensoriomotora da criança. Em linhas gerais, quanto pior o controle de cabeça e tronco, maior será a necessidade de dispositivos de apoio e contenção para garantir estabilidade durante as refeições.
A base do posicionamento funcional passa pela estabilidade pélvica e pelo bom alinhamento do eixo corporal. Isso quer dizer quadris bem apoiados, tronco centralizado, ombros alinhados e cabeça em posição neutra ou levemente fletida, evitando hiperextensão de pescoço, que aumenta o risco de aspiração.
Diversos recursos podem ser usados para conseguir esse alinhamento, como cadeiras adaptadas (cadeiras de alimentação com diferentes graus de inclinação), sistemas de cintos ou arneses, apoios laterais de tronco, mesas com recorte para apoiar os braços e dispositivos ortóticos (como coletes de estabilização axial). A escolha depende da gravidade do comprometimento motor e da classificação funcional (por exemplo, níveis I a III da GMFCS costumam permitir adaptações mais simples).
Quando o posicionamento está bem resolvido, a criança tende a ter mais condições de participar ativamente da alimentação, facilitando tanto a segurança quanto a aprendizagem de habilidades como levar a colher à boca ou beber em copo. Pequenos ajustes de inclinação do tronco e de flexão de cabeça podem ser testados, sempre com supervisão profissional, para encontrar a combinação mais segura para cada caso.
Modificação de consistência e volume dos alimentos
Adaptar a textura dos alimentos é uma das estratégias mais eficazes e imediatas para aumentar a segurança da deglutição. Ao modificar a viscosidade, é possível reduzir a chance de que o líquido escorra rapidamente para a laringe, dando mais tempo para que os mecanismos de proteção da via aérea atuem.
Na prática clínica, costuma-se trabalhar com categorias de consistência como néctar, mel e purê, além de sólidos mais macios ou bem picados. Líquidos são espessados com agentes específicos, seguindo orientações precisas da fonoaudiologia e da nutrição. A escolha da consistência depende dos achados dos exames de deglutição e da resposta observada nas avaliações funcionais.
O volume de cada colherada ou gole também é cuidadosamente controlado. Em geral, menores volumes são mais seguros, especialmente em crianças com reflexo de deglutição mais lento ou com grande dificuldade de coordenação. Colheres de diferentes tamanhos podem ser utilizadas como referência para padronizar a oferta.
À medida que a criança ganha controle oral, melhora o tônus e a coordenação, e apresenta exames mais favoráveis, esses ajustes podem ser gradualmente revistos. O objetivo é sempre avançar para a consistência mais próxima possível da dieta de uma criança sem disfagia, sem perder de vista a segurança respiratória e o conforto.
É fundamental que qualquer mudança de textura ou volume seja feita em diálogo com a família, explicando os motivos e a forma correta de preparação dos alimentos. Isso evita improvisos perigosos em casa e aumenta muito a adesão e a efetividade das recomendações.
Vias alternativas de alimentação: sonda e gastrostomia (GTT)
Nem sempre é realista ter como meta uma alimentação totalmente oral para todos os pacientes com paralisia cerebral ou disfagia grave. Quando a segurança da deglutição é muito baixa ou a ingestão oral não consegue suprir as necessidades nutricionais e de hidratação, é preciso considerar seriamente o uso de vias alternativas.
A sonda nasogástrica costuma ser a opção de escolha em situações agudas ou de curto prazo. Ela é indicada, por exemplo, quando se espera que a recuperação da via oral aconteça em poucas semanas, ou enquanto se avaliam melhor as condições de deglutição. Em geral, não é recomendável mantê-la por períodos muito longos, por questões de conforto, segurança e impacto estético.
Quando a necessidade de suporte enteral é mais prolongada, a gastrostomia (GTT) passa a ser considerada. Trata-se de um acesso direto ao estômago, por meio de um pequeno orifício na parede abdominal, por onde são administradas fórmulas, alimentos industrializados ou processados, bem como medicamentos, de forma prática e segura.
A indicação da GTT, embora difícil para muitas famílias, costuma trazer benefícios significativos quando bem indicada. Observa-se, de forma geral, melhora importante do peso, melhor controle da hidratação, mais segurança na administração de remédios e redução do tempo e do stress associados às tentativas de alimentação oral forçada.
Os cuidados com o estoma gástrico e com a pele ao redor, bem como a vigilância contra complicações como infecções locais e extravasamentos, fazem parte do acompanhamento de rotina. Em crianças com hipertonias acentuadas e opistótonos, o controle farmacológico do tônus é essencial para evitar expulsão ou deslocamento da sonda.
Mesmo quando a via oral não é segura para manutenção nutricional, muitos programas mantêm uma “alimentação oral terapêutica”. Nela, sob supervisão profissional, testam-se pequenas quantidades de alimentos de consistência segura, com manobras de deglutição adaptadas, visando manter a experiência oral e trabalhar habilidades sensoriomotoras, sempre respeitando os limites de segurança.
Suporte nutricional, técnicas de alimentação e intervenção oromotora
O suporte nutricional é peça-chave no manejo dos TAD, especialmente em crianças com grande gasto energético ou dificuldades severas de ingestão. A dieta é ajustada para garantir aporte calórico adequado em volumes menores, por meio de fórmulas concentradas, suplementos e alimentos com densidade energética aumentada.
Além das calorias, é preciso cuidar da qualidade dos nutrientes, da hidratação e da forma como esses alimentos são distribuídos ao longo do dia. Em muitos casos, a combinação de alimentação oral adaptada com alimentação por sonda garante o equilíbrio ideal entre segurança e nutrição.
As técnicas de alimentação dizem respeito a detalhes que fazem muita diferença, como o ritmo de oferta, o tamanho das porções, a posição da colher na boca e os intervalos entre as colheradas. Uma oferta muito rápida ou volumes grandes podem sobrecarregar a criança, aumentar o risco de engasgos, provocar fadiga e tornar o momento da refeição extremamente cansativo.
A intervenção oromotora tem como objetivo melhorar a força, a coordenação e a organização dos movimentos da boca, lábios, língua e face, em sincronia com a respiração. São utilizadas técnicas de posicionamento do bolo alimentar, estímulos sensoriais específicos, exercícios de controle de saliva, treino de mastigação e, quando possível, de beber no copo.
A ativação do reflexo de deglutição, o aprimoramento do registro sensorial oral e a sincronização entre respiração e engolir são alvos constantes da terapia, tanto em crianças alimentadas por via mista quanto nas que já conseguem manter alimentação oral parcial. O objetivo é sempre ampliar a segurança e a eficácia, respeitando a maturidade oral (geralmente a partir de um nível equivalente a 12 meses para habilidades mais complexas, como mastigar).
É importante diferenciar padrões sensoriais e motores anormais próprios da paralisia cerebral de comportamentos alimentares ligados a fatores emocionais ou de desenvolvimento. Essa distinção evita que dificuldades puramente motoras sejam interpretadas como “birra” ou que problemas comportamentais fiquem camuflados sob o rótulo de disfagia.
Ambiente das refeições, conforto e aspectos psicológicos
O ambiente em que a refeição acontece influencia diretamente a qualidade da deglutição. Ruídos excessivos, muitas pessoas falando ao mesmo tempo, distrações visuais intensas ou horários muito apertados podem dispersar a atenção da criança e piorar a coordenação motora e respiratória durante a alimentação.
Organizar rotinas previsíveis de comer e beber, com horários relativamente fixos, local adequado, boa iluminação e postura confortável, facilita a supervisão e a participação da criança. Também é essencial ajustar a oferta de volume e a velocidade conforme o grau de fadiga e de atenção, evitando sessões muito longas e exaustivas.
A escolha e adaptação de utensílios é outro ponto relevante. Colheres menores, copos modificados, bicos, mamadeiras especiais ou garrafas com controle de fluxo podem ser selecionados de acordo com o comprometimento motor global e o grau de competência oral. Quanto maior a limitação funcional, maior será a dependência de utensílios adaptados.
No campo do conforto, a hipersensibilidade e a defensividade oral são queixas frequentes em paralisia cerebral e em alguns transtornos da conduta alimentar. Estímulos táteis, gustativos ou texturas específicas podem gerar respostas muito intensas, recusa, náuseas ou choro, tornando a alimentação um momento de grande sofrimento.
O trabalho com integração sensorial orofacial busca aumentar gradualmente a tolerância a esses estímulos, por meio de exposições cuidadosas e progressivas. O segredo é respeitar o limiar sensorial da criança e reconhecer precocemente sinais de stress, para não transformar a terapia em uma fonte de aversão ainda maior.
O suporte psicológico para a criança e para os cuidadores é fundamental em muitos casos. A culpa, o medo de engasgos, o luto pela alimentação “normal” e o desgaste diário com refeições demoradas e tensas podem levar à exaustão emocional. Intervenções focadas em psicoeducação, manejo de ansiedade e fortalecimento de vínculos ajudam a tornar o processo mais leve e sustentável a longo prazo.
Integrando avaliação cuidadosa, exames específicos de deglutição, intervenção transdisciplinar e participação ativa da família, é possível reduzir significativamente o risco de complicações, melhorar o estado nutricional e transformar o momento de se alimentar em uma experiência mais segura, tranquila e acolhedora, mesmo em quadros complexos de disfagia associada a transtornos da conduta alimentar e paralisia cerebral.