- A disfagia exige avaliação clínica detalhada e exames como FEES e videofluoroscopia para mapear riscos de aspiração e definir a dieta segura.
- Em paralisia cerebral, o manejo da deglutição deve ser transdisciplinar, integrando postura, nutrição, função respiratória e suporte psicológico.
- Ajustes de consistência, volume e postura, além de possíveis vias alternativas como GTT, reduzem complicações e melhoram a qualidade de vida.
- Ambiente organizado, utensílios adaptados e intervenção sensoriomotora tornam as refeições mais seguras, eficientes e menos estressantes.

A dificuldade para engolir alimentos, líquidos ou até a própria saliva é muito mais comum do que parece e pode ter um impacto gigante na saúde, no bem-estar emocional e na vida social da pessoa. Nos transtornos da alimentação, na paralisia cerebral e em diversas doenças neurológicas, a forma como o corpo organiza o ato de engolir muda por completo, aumentando riscos de engasgos, infecções respiratórias e desnutrição.
Entender como funcionam o exame de deglutição, a avaliação clínica e os testes instrumentais é fundamental para escolher o tratamento mais seguro, ajustar a consistência dos alimentos, decidir se é necessário usar sonda e, principalmente, proteger a via aérea. Ao longo deste artigo, vamos aprofundar de forma bem detalhada o que é disfagia, quais exames existem, como é o manejo em crianças – especialmente com paralisia cerebral – e que estratégias a equipe multidisciplinar utiliza no dia a dia.
O que é disfagia e por que os exames de deglutição são tão importantes
Disfagia é o termo médico usado para descrever qualquer dificuldade persistente para engolir, seja comida sólida, líquidos ou saliva. Em condições normais, o alimento é mastigado na boca, desliza pela garganta e percorre o esôfago – um tubo muscular – até chegar ao estômago, tudo isso em uma sequência altamente coordenada e rápida.
Ter algum tropeço ao engolir de vez em quando pode ser normal, por exemplo quando a pessoa come muito depressa ou mastiga pouco. O problema surge quando esse desconforto passa a ser frequente: engolir demora, exige esforço, causa dor (odinofagia), provoca tosse ou engasgos sempre que se tenta beber ou comer. Nesses casos, a chance de haver disfagia verdadeira é grande e o quadro precisa ser investigado.
A disfagia pode aparecer em qualquer idade, mas é bem mais comum em idosos e em pessoas com doenças neurológicas, como paralisia cerebral, acidente vascular cerebral (AVC), doença de Parkinson, demências e traumas de crânio. Em crianças com paralisia cerebral (PC), as alterações motoras, sensoriais e comportamentais interferem diretamente na coordenação entre respiração e deglutição.
Sem diagnóstico e tratamento, a disfagia aumenta o risco de complicações sérias, como engasgos repetidos, desidratação, desnutrição e aspiração de alimentos ou líquidos para a via aérea, o que pode evoluir para pneumonia aspirativa. Por isso, os exames de deglutição não servem só para “nomear” o problema, mas para medir quão grave ele é, quais fases da deglutição estão comprometidas e que adaptações são necessárias.
Existem diferentes tipos de avaliação de deglutição, desde a observação clínica à beira do leito até exames com endoscopia e raio‑X. Entre as denominações usadas na prática, encontramos: avaliação clínica de deglutição, triagem de disfagia, deglutição à beira do leito, avaliação endoscópica da deglutição por fibra óptica (FEES), estudo videofluoroscópico da deglutição (VFS ou VFSS), exame com bário, esofagograma e endoscopia digestiva alta.
Exames clínicos e instrumentais de deglutição
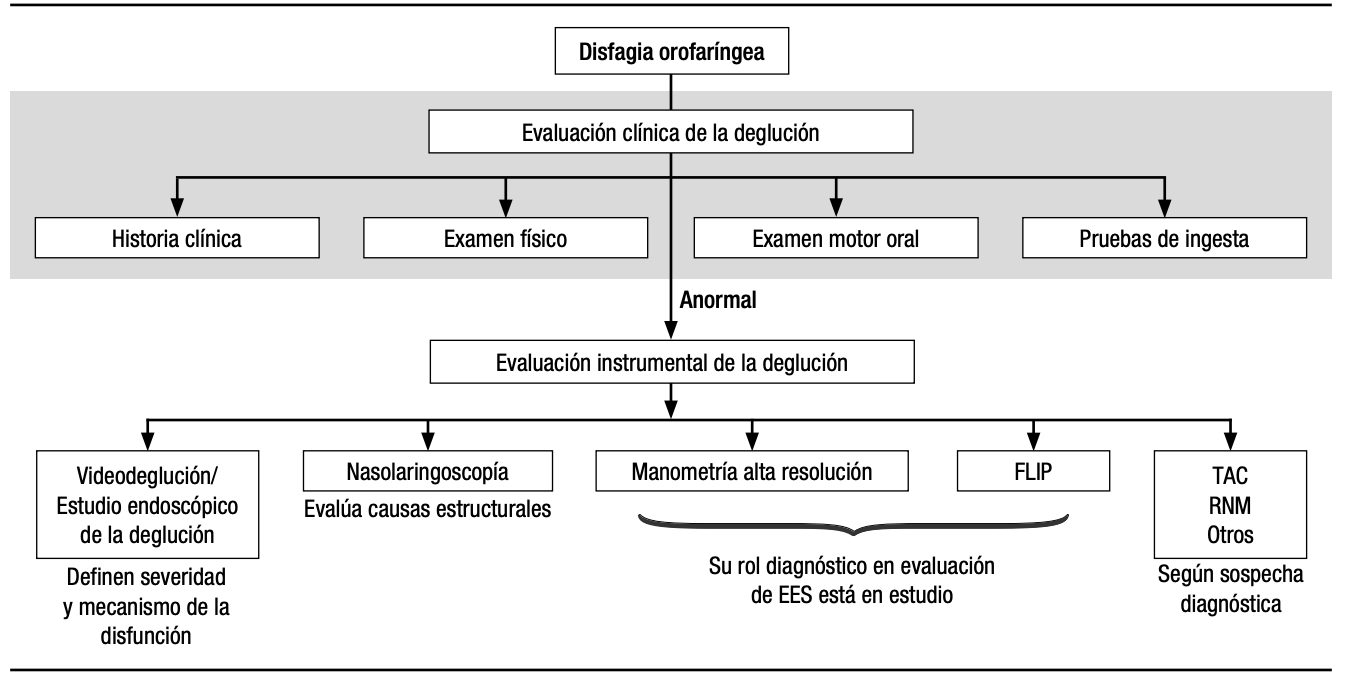
A avaliação clínica de deglutição/alimentação é o primeiro grande passo na investigação da disfagia e é, em geral, conduzida por um fonoaudiólogo (patólogo de fala e linguagem). Esse profissional observa como o paciente se comporta com diferentes consistências de alimentos e líquidos, analisa força e coordenação dos músculos da face e da boca e verifica como a via aérea é protegida durante o ato de engolir.
Nessa avaliação clínica, o fonoaudiólogo verifica o movimento de lábios, língua, bochechas, mandíbula e músculos cervicais, observando se há escape de alimento pela boca, dificuldade em formar e mover o bolo alimentar ou atraso para disparar o reflexo de deglutição. Tosses, engasgos, voz “molhada” após engolir e cansaço exagerado durante a refeição também são sinais cruciais avaliados.
Quando se trata de crianças, a avaliação da alimentação vai além do simples ato de engolir: são analisados o posicionamento do corpo na hora de comer, a integração sensorial (por exemplo, aversão a determinadas texturas), a interação entre cuidador e criança, questões comportamentais, atenção e nível de alerta durante a refeição. Tudo isso influencia diretamente a segurança da deglutição.
Com base nesse exame clínico, o fonoaudiólogo define se é necessário partir para testes mais objetivos, como a avaliação endoscópica da deglutição com fibra óptica (FEES) ou o estudo videofluoroscópico da deglutição (VFSS/VFS). Esses exames permitem enxergar em detalhes a fase faríngea e o caminho que o bolo alimentar percorre, ajudando a detectar aspiração silenciosa (quando o alimento entra na via aérea sem provocar tosse).
Além de identificar o problema, o profissional já começa, a partir dessa primeira avaliação, a desenhar um plano de cuidados: qual consistência é mais segura, se é preciso adaptar utensílios, que posturas protegem melhor a via aérea e se o paciente tem condições de continuar a alimentação por via oral ou se precisa de vias alternativas.
Avaliação endoscópica da deglutição (FEES)
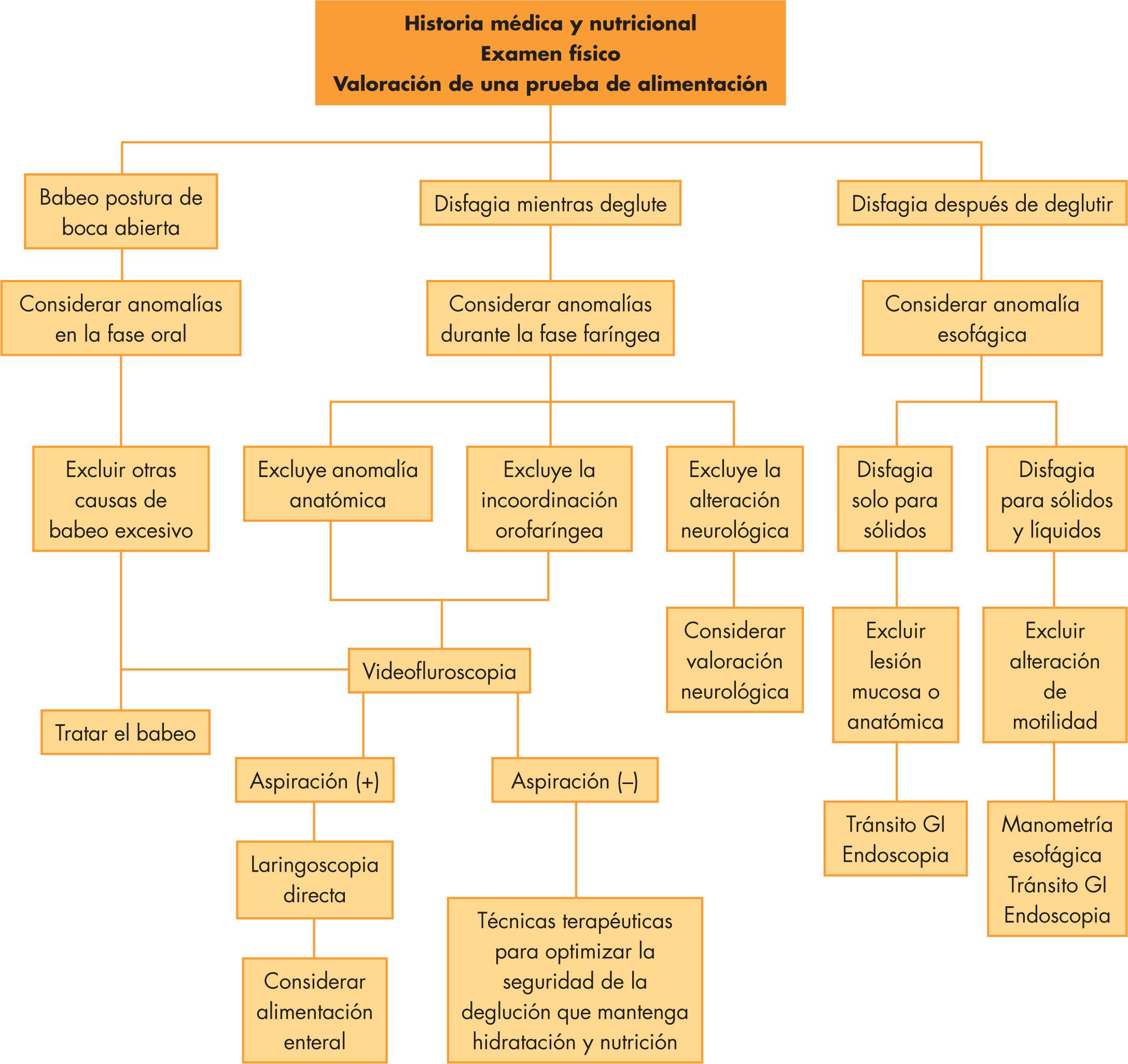
A FEES (Fiberoptic Endoscopic Evaluation of Swallowing) é um exame que usa uma câmera fina e flexível inserida pelo nariz até a região da garganta, permitindo que o profissional observe diretamente as estruturas da faringe e da laringe durante a deglutição. Trata‑se de um exame relativamente rápido, que pode ser realizado à beira do leito em muitos casos.
Durante a FEES, o paciente é alimentado com líquidos e sólidos de diferentes consistências, muitas vezes misturados com corante alimentar para ficar mais fácil enxergar o caminho do bolo. O fonoaudiólogo e o médico avaliam se há penetração de alimento na laringe, se ocorre aspiração para a traqueia, quanto resíduo fica preso em valéculas e seios piriformes e como as manobras compensatórias modificam esse cenário.
Esse tipo de exame é especialmente útil para analisar a sensibilidade e a resposta motora da faringe e da laringe, bem como o fechamento glótico, a elevação do palato e a dinâmica das pregas vocais. Também é possível testar diretamente o efeito de mudanças de postura, mudanças de viscosidade ou técnicas de deglutição durante o exame.
A FEES é muito indicada em pacientes com alto risco respiratório, acamados ou com mobilidade reduzida, em crianças com transtornos da deglutição, em quadros neurológicos complexos e em pessoas que não podem ser expostas à radiação com facilidade. Além disso, não exige uso de bário e permite repetir o exame com mais frequência.
Com os achados da FEES em mãos, o fonoaudiólogo consegue orientar ajustes finos no tratamento, definindo que posturas são realmente eficazes, qual consistência é mais segura e quais manobras reduzem resíduo e aspiração, tornando o plano de reabilitação mais preciso.
Estudo videofluoroscópico da deglutição (VFSS/VFS)
O estudo videofluoroscópico da deglutição, conhecido pelas siglas VFSS ou VFS, é um exame de raio‑X dinâmico que registra, em tempo real, a passagem do alimento desde a boca até a parte alta do esôfago. É considerado o padrão‑ouro para a avaliação global da deglutição, porque permite analisar todas as fases orais e faríngeas de forma bastante detalhada.
Durante o VFSS, o paciente ingere líquidos com bário, purês com bário e, em alguns casos, sólidos recobertos por essa substância. O bário é um contraste branco que torna o bolo alimentar visível nas imagens de raio‑X, facilitando a visualização de como ele se desloca pela cavidade oral, orofaringe e esôfago cervical.
O exame avalia o tempo de início da deglutição, o transporte do bolo pela boca, a coordenação entre língua, palato, faringe e laringe, além do fechamento da via aérea e do esvaziamento da faringe. O profissional observa se há penetração ou aspiração, se o paciente consegue compensar com tosse eficaz e se fica resíduo em alguma região anatômica.
Um grande diferencial do VFSS é a possibilidade de testar, durante o próprio exame, diferentes posturas de cabeça e pescoço, mudanças de volume e viscosidade (como consistências tipo néctar, mel e purê), bem como técnicas de deglutição especializadas. Dessa forma, é possível ver imediatamente se essas estratégias reduzem ou não o risco de aspiração e melhoram a eficiência.
Os resultados do VFSS ajudam a definir o nível de dieta mais seguro para cada paciente, isto é, quais consistências podem ser oferecidas, em que volumes, com que utensílios e sob quais orientações de postura. Em muitos casos, o exame é o ponto de virada que orienta a transição para uma dieta via oral mais ampla ou, ao contrário, para indicação de via alternativa de alimentação.
Manejo abrangente dos transtornos de alimentação e deglutição em paralisia cerebral
Em crianças com paralisia cerebral, os transtornos de alimentação e deglutição (TAD) precisam ser conduzidos dentro de um programa de cuidado global, que envolva não só a deglutição em si, mas também funções motoras, respiratórias, nutricionais, gastrointestinais e aspectos psicológicos e familiares. A lógica é simples: não existe deglutição segura sem um corpo minimamente organizado e um ambiente favorável.
As prioridades terapêuticas são definidas a partir da gravidade do distúrbio de deglutição e das comorbidades associadas à paralisia cerebral, como espasticidade importante, epilepsia, refluxo gastroesofágico, comprometimento respiratório e atraso de crescimento. Crianças com maior limitação funcional, por exemplo, costumam demandar mais recursos de apoio postural, maior adaptação de utensílios e vigilância mais estreita.
O manejo efetivo dos TAD em paralisia cerebral exige atuação transdisciplinar, envolvendo fonoaudiólogo, nutricionista, fisioterapeuta, terapeuta ocupacional, pediatra, gastroenterologista, pneumologista, neurologista, psicólogo, dentista e outros profissionais conforme o caso. A presença ativa da família é essencial: pais e cuidadores são parte do time, não apenas “espectadores”.
O grande objetivo da equipe é garantir uma ingestão suficiente para cobrir as necessidades de nutrição e hidratação, usando o método de alimentação mais seguro e eficiente possível para aquela criança. Isso pode significar manter a via oral com adaptações de textura, instituir alimentação mista (oral + sonda) ou, em situações mais complexas, recorrer a vias exclusivamente enterais por períodos curtos ou longos.
Além da segurança respiratória, as intervenções também procuram manter parâmetros estáveis de saúde global, muitas vezes resumidos em conceitos que englobam estabilidade respiratória, estado nutricional, conforto e qualidade de vida. Dessa forma, a deglutição não é vista de forma isolada, mas como parte central do cuidado integral da criança com paralisia cerebral.
Estratégias baseadas em segurança, eficiência, competência e conforto
Uma forma prática de organizar o manejo terapêutico é olhar para quatro grandes dimensões da deglutição: segurança (evitar aspiração e engasgos), eficiência (garantir que o alimento realmente chegue ao estômago em quantidade adequada), competência (capacidade funcional da criança para comer e beber) e conforto (o quão agradável e pouco estressante é o processo para o paciente e para o cuidador).
Quando o problema principal é a segurança, o foco recai sobre medidas que protejam a via aérea, como ajustes de postura, modificação da consistência e do volume dos alimentos e, quando necessário, indicação de vias alternativas de alimentação para aquelas texturas de maior risco. Em crianças com aspiração significativa, por exemplo, pode ser preciso suspender temporariamente a via oral para alguns tipos de alimento.
Já as alterações de eficiência e competência envolvem situações em que a criança até consegue engolir sem aspirar muito, mas o processo é lento, cansativo ou insuficiente para garantir a nutrição adequada. Nestes quadros, entram em cena estratégias de apoio nutricional, adaptações de utensílios, técnicas de alimentação estruturadas, intervenção oromotora e ajustes ambientais.
A dimensão da confortabilidade cuida do aspecto emocional e sensorial da alimentação. Muitas crianças com paralisia cerebral apresentam hipersensibilidade oral, defensividade ao toque na boca ou aversões importantes a determinadas texturas. Nessas situações, se o processo de comer vira um campo de batalha, tanto a criança quanto o cuidador sofrem, aumentando o risco de rejeição alimentar e desorganização da deglutição.
Ao olhar de forma integrada para segurança, eficiência, competência e conforto, a equipe consegue desenhar planos de tratamento mais respeitosos e personalizados, que evoluem conforme a criança cresce, ganha experiência sensoriomotora e apresenta novas necessidades clínicas.
Manejo postural para proteger a via aérea e facilitar a deglutição
O controle da postura é um dos pilares do manejo da disfagia em paralisia cerebral. A maneira como a criança se senta, apoia a pelve, organiza o tronco e posiciona a cabeça influencia diretamente o caminho que o alimento percorre na boca e na garganta, bem como a capacidade de coordenar respiração e deglutição sem engasgar.
Para montar uma postura adequada, a equipe leva em conta o tônus axial, as alterações de tônus global, a presença de movimentos involuntários e o nível de experiência sensoriomotora da criança. Crianças com hipotonia de tronco, por exemplo, tendem a “desabar” na cadeira, o que dificulta o alinhamento da cabeça e favorece aspiração.
A estabilidade pélvica e o alinhamento do eixo corporal são considerados fundamentais para que a cabeça e o pescoço encontrem uma posição neutra ou levemente flexionada, protegendo a via aérea. Para isso, podem ser usados corsets, sistemas de suporte axial, cadeiras adaptadas de alimentação com inclinação regulável, cintos e arneses de contenção, bem como ajustes específicos em assentos e encostos.
Quanto pior o controle de cabeça e tronco (por exemplo, em níveis mais altos de comprometimento no GMFCS), maior costuma ser a necessidade de dispositivos de apoio postural. Em crianças com comprometimento leve a moderado (GMFCS I a III), é possível adaptar cadeiras comuns com bandejas ou mesas recortadas e modificar apoios de braço para favorecer a autoalimentação de forma mais independente.
O objetivo central dessas intervenções é distribuir de maneira adequada a base de sustentação, melhorar o alinhamento nos planos sagital e frontal e manter um equilíbrio funcional entre flexão e extensão de cabeça, pescoço e tronco – justamente a área anatômica por onde o bolo alimentar vai passar.
Adaptação de consistências, volumes e indicação de vias alternativas
Modificar a consistência e o volume dos alimentos é uma das ferramentas mais usadas para aumentar a segurança e a eficiência da deglutição. Em muitas crianças com disfagia, líquidos muito ralos entram na via aérea com facilidade, enquanto preparações mais espessas deslizam de maneira mais controlada.
O aumento da viscosidade pode ser feito com espessantes alimentares específicos, o que permite transformar líquidos em consistências tipo néctar, mel ou pudim/puré. A escolha da textura – e o quanto espessar – depende da habilidade motora oral, da coordenação entre respiração e deglutição e dos achados em exames como FEES ou VFSS.
Os volumes oferecidos também precisam ser regulados. Em geral, usam‑se colheres de tamanhos diferentes para padronizar as quantidades e evitar bolos alimentares muito grandes que o paciente não consegue controlar. Volumes menores e mais frequentes costumam ser melhor tolerados por crianças com fadiga rápida ou com coordenação motora prejudicada.
Nem sempre, porém, é realista manter a alimentação totalmente por via oral. Quando, mesmo com adaptações de postura e consistência, a deglutição continua muito insegura ou ineficiente, entra em pauta a indicação de vias enterais alternativas, como a sonda nasogástrica (para períodos mais curtos, em geral menos de seis semanas) ou a gastrostomia (GTT) para suporte de longo prazo.
A decisão de implantar uma GTT costuma ser difícil para a família, por medo de “mudar o sentido social” do ato de alimentar. No entanto, em crianças com alto risco de morbimortalidade por aspiração, ingestão oral claramente insuficiente ou necessidade de reabilitação oral prolongada (mais de três meses), a gastrostomia pode ser um divisor de águas, melhorando o estado nutricional e reduzindo o estresse nas refeições.
Alimentação por GTT, cuidados e impacto na qualidade de vida
Quando a GTT é indicada, a criança passa a receber nutrição, hidratação e medicamentos diretamente no estômago, por meio de uma sonda que atravessa a parede abdominal. Essa via pode ser temporária ou definitiva, conforme a evolução do quadro neurológico e da função de deglutição.
Os cuidados com o estoma (a abertura na pele) e com a sonda exigem monitorização contínua, incluindo higiene adequada, troca periódica do dispositivo, observação de sinais de infecção, vazamentos e irritação da pele. Em casos de grande hipertonía axial ou posturas em opistótono, podem ocorrer expulsões da sonda ou escape de conteúdo, demandando também controle farmacológico do tônus muscular.
Apesar das preocupações iniciais, diversos estudos mostram que a alimentação por GTT traz benefícios importantes, especialmente no ganho de peso e na melhora do estado geral de saúde, ainda que o impacto no crescimento linear nem sempre seja tão marcante. Pais e cuidadores costumam relatar que o tempo e o estresse associados às refeições diminuem consideravelmente.
Outro ponto positivo ressaltado pelas famílias é a maior segurança e praticidade na administração de medicamentos, pois não é mais necessário depender da aceitação oral da criança nem enfrentar engasgos durante a tomada de remédios líquidos. Quando bem indicada e bem manejada, a GTT funciona como aliada para que a criança fique mais estável clinicamente.
Mesmo quando se institui uma via não oral para a maior parte das necessidades nutricionais, muitas equipes mantêm a chamada alimentação oral terapêutica: pequenas quantidades de alimentos cuidadosamente escolhidos, com texturas adaptadas, usados em sessões supervisionadas para treinar deglutição segura e eficaz, estimulando prazer e experiência sensorial sem colocar o paciente em risco.
Suporte nutricional, técnicas de alimentação e intervenção oromotora
Além da escolha da via de alimentação, o suporte nutricional adequado é peça-chave no manejo dos TAD. O nutricionista ajusta o valor calórico total, a densidade energética por volume, a composição de proteínas, gorduras e carboidratos e o uso de fórmulas especiais ou suplementos, sempre levando em conta a capacidade de ingestão da criança e o gasto energético associado ao quadro motor.
As técnicas de alimentação incluem orientações sobre ritmo da oferta, tempos de pausa, tamanho das porções e ordem de apresentação das consistências. Em crianças com coordenação mais frágil, por exemplo, pode ser necessário reduzir a velocidade de oferta do cuidador, alternar consistências mais fáceis com mais difíceis e usar colheres adaptadas que facilitem o fechamento labial.
A intervenção oromotora tem como alvo a musculatura da boca, da face e da região cervical, buscando melhorar força, coordenação e sincronia com a respiração. São utilizadas técnicas de posicionamento do bolo dentro da cavidade oral, manobras para facilitar o disparo do reflexo de deglutição, estímulos sensoriais para aumentar o registro na região oral e estratégias combinadas com o manejo de tônus e movimentos anormais da paralisia cerebral.
Com o avanço do controle de tronco e da maturidade oral (geralmente a partir de 12 meses de idade oral funcional), entram como objetivos específicos a mastigação mais organizada, o uso de copos ou canecas para beber e o controle da saliva. Esses marcos são trabalhados gradualmente, respeitando o tempo da criança e diferenciando claramente o que é padrão motor anormal do que é comportamento ou imaturidade esperada para a idade.
Um ponto importante é não confundir dificuldades sensoriomotoras reais com questões estritamente comportamentais. Crianças com paralisia cerebral podem ter reações exageradas ou aversões por causa de hipersensibilidade oral, e não apenas “manha” ou recusa voluntária. Distinguir essas situações evita punições indevidas e orienta intervenções mais empáticas e eficazes.
Ambiente de alimentação, utensílios e fatores sensoriais
O contexto em que a criança come é tão importante quanto a consistência do alimento. Um ambiente barulhento, cheio de distrações e com pressa tende a desorganizar a atenção, piorar a coordenação da deglutição e aumentar a ansiedade do cuidador, tornando a refeição mais arriscada e menos prazerosa.
Por isso, a organização do momento das refeições é parte integrante do plano terapêutico. Isso inclui definir horários regulares, combinar com a família e a escola quanto tempo será dedicado à alimentação, estabelecer quem será o cuidador principal naquele momento e garantir que a criança esteja bem posicionada fisicamente antes de começar.
A adaptação de utensílios é outra frente fundamental. Podem ser usadas colheres menores ou com cabos engrossados, copos com recorte para facilitar o posicionamento da cabeça, mamadeiras ou bicos especiais, canudos adaptados e pratos com bordas elevadas. Em geral, quanto maior o comprometimento do GMFCS, maior é a dependência de utensílios específicos para alcançar uma alimentação eficiente e segura.
Reduzir estímulos que tirem o foco da criança – como televisão ligada, brinquedos chamativos ou muito movimento no ambiente – ajuda a manter um nível de alerta adequado e favorece a participação ativa na refeição. Ao mesmo tempo, a alimentação é vista como momento de interação social, então preservar olhares, conversas tranquilas e contato afetivo é extremamente benéfico.
Nos casos de hipersensibilidade e defensividade oral, o trabalho de integração sensorial orofacial é decisivo. A ideia é ir modulando, aos poucos, o limiar sensitivo da criança, para que os mesmos estímulos que antes geravam aversão passem a ser tolerados, e até agradáveis. Para isso, a leitura das pistas de estresse da criança pelo cuidador é essencial, evitando forçar além do limite e gerando experiências positivas ligadas ao ato de comer e beber.
Outras abordagens terapêuticas e seguimento clínico
O cuidado completo dos transtornos de alimentação e deglutição em paralisia cerebral também passa por outras frentes mais específicas, que variam de acordo com o quadro de cada criança. Em muitos casos, é preciso associar reabilitação motora global, fisioterapia respiratória, tratamento odontológico e manejo farmacológico de múltiplos sintomas.
Entre os problemas frequentemente abordados estão as alterações de tônus muscular (espasticidade, distonia, hipotonia), movimentos extrapiramidais que interferem com o ato de engolir, sialorreia intensa, acúmulo de secreções bronquiais, infeções respiratórias recorrentes, refluxo gastroesofágico (ERGE), constipação e dismotilidade intestinal, além do atraso de ganho de peso e estatura.
O suporte psicológico tanto para a criança quanto para os pais é outra peça que não pode faltar. Alimentar um filho com disfagia severa é uma das maiores fontes de estresse relatadas por cuidadores, e o apoio profissional ajuda a lidar com culpa, ansiedade, fagofobia (medo de engolir) e conflitos familiares em torno da comida.
A frequência dos controles com a equipe de TAD varia conforme a segurança e a eficiência da deglutição, a presença de comorbidades e a resposta ao plano terapêutico. Em crianças estáveis, os retornos podem ser mais espaçados. Já em casos de maior fragilidade, as revisões precisam ser mais próximas para permitir ajustes rápidos.
Existe uma situação particular em que a equipe adota uma conduta de vigilância mais apertada: crianças em observação para possível indicação de GTT, que apresentam alteração importante em exames de deglutição, mas ainda sem morbidade respiratória significativa e com ganho de peso aceitável. Nesses casos, costuma‑se recomendar pelo menos dois controles anuais com equipe especializada em TAD.
Ao longo de todo esse processo, exames como a avaliação clínica, a FEES e o VFSS podem ser repetidos quando há mudanças no quadro, surgimento de novas dificuldades, transição de consistências ou necessidade de reavaliar a segurança da via oral após períodos prolongados de alimentação por sonda.
Quando se olha em conjunto para todos esses elementos – diagnóstico detalhado da disfagia, exames clínicos e instrumentais, mudanças posturais, adaptação de consistências, vias alternativas de alimentação, suporte nutricional, intervenção oromotora, manejo sensorial, suporte psicológico e seguimento estruturado, fica claro que o exame de deglutição em transtornos da conduta alimentar é apenas um elo de uma rede muito maior de cuidado. A partir dessa visão ampla, é possível planejar intervenções que realmente protejam a via aérea, garantam nutrição adequada e tornem o momento de comer algo mais seguro, leve e humanizado tanto para quem se alimenta quanto para quem cuida.