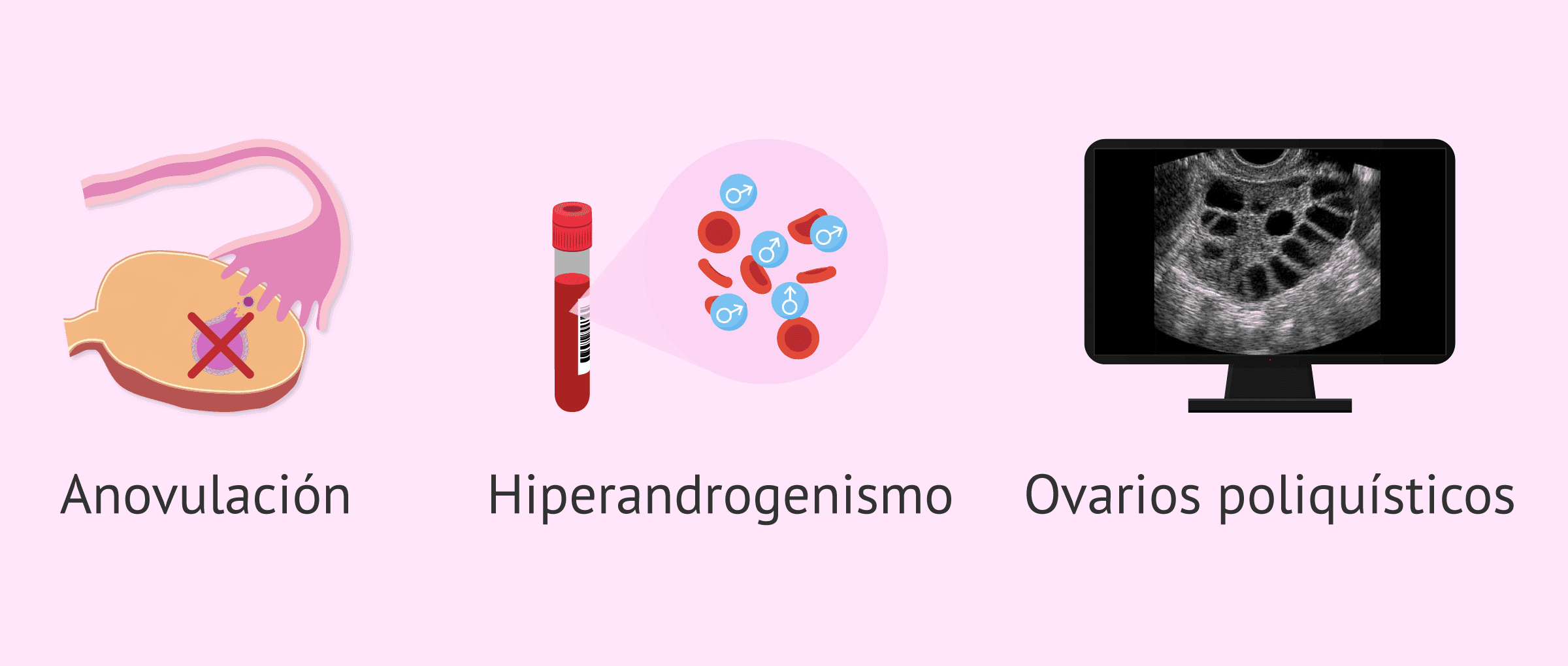
- A síndrome dos ovários poliquísticos é comum, crónica e frequentemente subdiagnosticada, com grande impacto reprodutivo e metabólico.
- A SOP resulta de um desequilíbrio hormonal multifatorial, com hiperandrogenismo, resistência à insulina e alterações ovulatórias.
- O tratamento combina mudanças de estilo de vida, terapêutica hormonal e, quando necessário, técnicas de reprodução assistida.
- A associação rara entre SOP e disfunção do esfíncter uretral exige abordagem multidisciplinar para preservar função urinária e fertilidade.
A expressão “ovários poliquísticos – disfunção do esfíncter uretral” remete a uma situação rara em que um problema neuromuscular do trato urinário se associa a alterações hormonais e reprodutivas típicas da síndrome dos ovários poliquísticos (SOP). Embora a grande maioria das mulheres com SOP nunca desenvolva retenção urinária grave, existe um subtipo clínico descrito em poucas pacientes, conhecido como síndrome de Fowler-Christmas-Chapple, em que esses dois mundos – urológico e endócrino-ginecológico – acabam por se cruzar.
Entender essa associação é importante tanto para quem sofre de sintomas urinários inexplicáveis quanto para mulheres com SOP que começam a notar dificuldade para urinar, sensação de esvaziamento incompleto da bexiga ou necessidade frequente de cateterização. Além disso, a própria SOP, isoladamente, é uma das alterações hormonais mais comuns na idade reprodutiva, com impacto na fertilidade, no metabolismo e na saúde emocional, afetando entre 6-13% das mulheres, muitas vezes sem diagnóstico.
O que é a síndrome de Fowler-Christmas-Chapple e como se relaciona com os ovários poliquísticos
A chamada síndrome de Fowler-Christmas-Chapple é uma entidade clínica extremamente rara, com prevalência estimada em menos de 1 por 1.000.000 de pessoas. Ela se caracteriza principalmente por retenção urinária crônica, dificuldade em esvaziar completamente a bexiga e um padrão anormal na eletromiografia (EMG) do esfíncter uretral, o músculo que controla a saída da urina.
Os dados disponíveis são escassos: cerca de 33 mulheres foram descritas na literatura médica com esse quadro, e em 14 delas também foi identificada a síndrome dos ovários poliquísticos. Isso não significa que toda mulher com SOP vá desenvolver esse tipo de disfunção urinária, mas sugere que pode haver mecanismos comuns entre a desregulação hormonal e a função neuromuscular do trato urinário inferior, ainda pouco compreendidos.
A idade de início da síndrome de Fowler-Christmas-Chapple não está claramente estabelecida, mas em geral o problema aparece em mulheres jovens em idade reprodutiva, frequentemente após um evento desencadeante (como uma infecção urinária, um procedimento urológico ou mesmo sem causa aparente). A herança genética é considerada desconhecida, e até o momento não há um padrão claro de transmissão familiar.
Quando a retenção urinária se associa à SOP, o quadro clínico tende a ser mais complexo, pois a mulher pode apresentar ao mesmo tempo sintomas como menstruações irregulares, hirsutismo, acne e dificuldade para engravidar, além de incapacidade de urinar espontaneamente, esvaziamento incompleto ou necessidade de cateterismo intermitente. Para o médico, isso exige uma abordagem multidisciplinar, envolvendo urologia, ginecologia e endocrinologia.
O diagnóstico da síndrome de Fowler-Christmas-Chapple se apoia em exames funcionais, como a eletromiografia do esfíncter uretral e estudos urodinâmicos, que demonstram uma atividade elétrica anormal do esfíncter, incompatível com o padrão de relaxamento esperado durante a micção. Em paralelo, devem ser excluídas causas neurológicas mais comuns de retenção urinária, assim como obstruções anatômicas.
Dados básicos sobre SOP e alterações endócrinas femininas
O síndrome dos ovários poliquísticos (SOP) é uma desordem hormonal crônica que acompanha a mulher muito além da idade fértil. Obras de referência em endocrinologia e ginecologia, como o Williams Textbook of Endocrinology, o Goldman-Cecil Medicine, o Comprehensive Gynecology e o DeGroot’s Endocrinology, descrevem a SOP como um distúrbio complexo da função do eixo hipotálamo-hipófise-ovário, com repercussões reprodutivas e metabólicas.
Na SOP, há um desequilíbrio na sinalização hormonal que resulta em níveis aumentados de andrógenos (hormônios de padrão masculino) e outros desequilíbrios endócrinos. Isso interfere na ovulação normal, leva a ciclos menstruais irregulares ou ausentes e se associa a manifestações como acne, pele oleosa, excesso de pelos em face e corpo, alopecia feminina e, em alguns casos, múltiplos cistos nos ovários.
Apesar do nome, nem todas as mulheres com SOP apresentam ovários com aspecto poliquístico ao ultrassom. Os critérios diagnósticos mais utilizados atualmente – os critérios de Rotterdam – estabelecem que basta a presença de dois de três elementos (oligo/anovulação, sinais clínicos ou bioquímicos de hiperandrogenismo e ovários poliquísticos à ecografia) após a exclusão de outras causas. Isso significa que é possível ter SOP sem ver múltiplos cistos no exame de imagem, e também ter ovários poliquísticos sem preencher os critérios de SOP.
A fisiologia reprodutiva feminina é regulada por um diálogo complexo entre o cérebro (hipotálamo e hipófise), ovários, tecido adiposo e outros órgãos. Na SOP, esse diálogo é perturbado, com aumento relativo da secreção de LH (hormônio luteinizante) em relação à FSH (hormônio folículo-estimulante), além de alterações na ação da insulina e da leptina, o que explica por que tantas pacientes apresentam resistência à insulina, obesidade central e risco aumentado de diabetes tipo 2.
Textos clássicos de endocrinologia feminina descrevem a SOP como um espectro de “distúrbios de excesso de andrógenos”, que vai desde quadros leves de irregularidade menstrual com discreto aumento de pelos até apresentações mais severas, com infertilidade anovulatória, obesidade, acantose nigricans e múltiplas comorbidades metabólicas. Por ser uma condição de base genética e multifatorial, não existe cura definitiva, mas há muitas estratégias para controlar sintomas e reduzir riscos de longo prazo.
Prevalência, impacto em saúde pública e subdiagnóstico da SOP
A SOP é hoje reconhecida como um dos distúrbios hormonais mais frequentes entre mulheres em idade reprodutiva, com estimativas que variam de 6% a cerca de 10-13% da população feminina nessa faixa etária, dependendo dos critérios diagnósticos e do grupo estudado. Apesar dessa frequência elevada, calcula-se que até 70% das mulheres afetadas no mundo não recebem diagnóstico, muitas vezes porque os sintomas são atribuídos a “alterações normais” da adolescência ou ao estresse.
Do ponto de vista de saúde pública, a SOP é hoje uma das principais causas de anovulação e, portanto, de infertilidade feminina. Mulheres com ciclos muito espaçados ou ausência de menstruação podem ter ovulações irregulares ou inexistentes, o que reduz significativamente as chances de gestação espontânea. Além disso, a SOP está associada a um maior risco de hiperplasia endometrial e câncer de endométrio, especialmente quando a irregularidade menstrual se traduz em longos períodos sem sangramento seguido de menstruações intensas.
Outro ponto crítico é o componente metabólico crônico. Comparadas a mulheres sem SOP, aquelas com o síndrome apresentam maior probabilidade de desenvolver: resistência à insulina, diabetes tipo 2, sobrepeso ou obesidade, dislipidemia, hipertensão arterial, síndrome metabólica, doença cardiovascular, apneia do sono e esteatose hepática metabólica. Esse risco se mantém mesmo após a idade reprodutiva, mostrando que a SOP é muito mais do que um problema exclusivamente ginecológico.
Fatores genéticos, étnicos e sociais têm influência tanto na prevalência quanto na gravidade das manifestações. Alguns grupos populacionais parecem ter maior propensão genética a complicações metabólicas da SOP. No entanto, o chamado racismo estrutural e outros determinantes sociais da saúde influenciam fortemente o acesso a diagnóstico e tratamento adequado, fazendo com que mulheres de determinados contextos recebam atendimento mais tardio ou incompleto.
Organismos internacionais, como a Organização Mundial da Saúde (OMS), têm enfatizado a necessidade de reconhecer a SOP como um problema relevante de saúde global. A OMS estimula pesquisas sobre prevenção, diagnóstico, impacto da infertilidade associada e desenvolvimento de guias para profissionais de saúde, além de incentivar os países a incorporar a SOP em políticas públicas de saúde reprodutiva e metabólica, garantindo acesso a cuidados sem barreiras financeiras.
Sintomas da SOP e repercussões na qualidade de vida
Os sintomas da síndrome dos ovários poliquísticos variam muito de mulher para mulher e podem se modificar com o passar dos anos. Em algumas, o quadro aparece logo na adolescência, com menstruações muito irregulares, acne inflamada e excesso de pelos. Em outras, só se torna evidente quando a mulher tenta engravidar e percebe que não ovula com regularidade.
Entre as manifestações ginecológicas mais comuns, destacam-se as alterações menstruais: ciclos imprevisíveis, intervalos longos entre as menstruações (oligomenorreia, menos de 9 ciclos por ano), sangramento ausente por meses (amenorreia) ou, em algumas, menstruações muito prolongadas, abundantes e dolorosas. Esses padrões refletem ovulações raras ou ausentes (oligo/anovulação), fundamentais para o diagnóstico.
O hiperandrogenismo é outra marca registrada da SOP. Clinicamente, ele se manifesta como hirsutismo (excesso de pelos em face, tórax, abdómen ou costas), acne resistente ao tratamento, pele mais oleosa e alopecia feminina, sobretudo na região temporal ou no topo da cabeça. Nos exames de sangue, é comum encontrar níveis elevados de testosterona, androstendiona e, em muitos casos, hormona antimülleriana (AMH) alta, refletindo o aumento do número de folículos imaturos nos ovários.
O peso corporal e o metabolismo da glicose também costumam ser afetados. Muitas mulheres com SOP têm aumento de peso, especialmente na região abdominal, resistência à insulina, pré-diabetes ou diabetes tipo 2. Podem surgir ainda hipertensão, colesterol e triglicérides elevados – um conjunto de alterações que eleva o risco de doenças cardiovasculares prematuras, sobretudo quando associadas ao sedentarismo e a hábitos alimentares desequilibrados.
A pele também pode fornecer pistas importantes. A presença de acantose nigricans – áreas de pele escurecida e espessada, geralmente em pescoço, axilas ou dobras – é um marcador típico de resistência à insulina, frequentemente visto em pacientes com SOP mais severa do ponto de vista metabólico. Além disso, podem ocorrer hipoplasia mamária e uterina em alguns casos, refletindo alterações hormonais de longa data.
O impacto psicológico e social da SOP não deve ser subestimado. Sintomas como infertilidade, ganho de peso, acne e crescimento de pelos em locais socialmente estigmatizados costumam afetar a autoestima, a imagem corporal e a vida sexual. Não é raro que mulheres com SOP desenvolvam ansiedade, depressão, distúrbios alimentares e sensação de isolamento. Em muitos contextos culturais, a pressão para engravidar e a cobrança estética agravam ainda mais esse sofrimento emocional.
Diagnóstico: critérios clínicos, exames e exclusão de outras doenças
O diagnóstico de SOP é clínico-laboratorial e só deve ser estabelecido depois de excluir outras causas de hiperandrogenismo e irregularidades menstruais, como hiperplasia adrenal congénita, tumores produtores de andrógenos, distúrbios da tiroide ou hiperprolactinemia.
De acordo com os critérios de Rotterdam, amplamente utilizados, considera-se diagnóstico de SOP quando a paciente apresenta pelo menos dois dos três itens abaixo: oligo/anovulação, sinais ou exames compatíveis com hiperandrogenismo e ovários com morfologia poliquística ao ultrassom. É fundamental que outras doenças com quadro semelhante sejam descartadas antes de confirmar o diagnóstico.
A avaliação clínica detalhada inclui a história dos ciclos menstruais, idade de início dos sintomas, padrão de ganho de peso, presença de pelos em locais típicos de hirsutismo, acne, queda de cabelo e histórico familiar de SOP ou diabetes tipo 2. Exames físicos cuidadosos analisam índice de massa corporal, distribuição de gordura corporal, pressão arterial e sinais cutâneos como acantose nigricans.
Os exames de sangue ajudam a confirmar o hiperandrogenismo bioquímico e a caracterizar o perfil metabólico. Podem ser dosados: testosterona total e livre, androstendiona, DHEA-S, LH, FSH, prolactina, TSH, glicemia em jejum, hemoglobina glicada, perfil lipídico, entre outros. A relação LH/FSH costuma estar aumentada em muitas mulheres com SOP, embora isso não seja obrigatório em todos os casos.
A ecografia pélvica transvaginal ou transabdominal (em adolescentes ou virgens) é usada para avaliar o aspecto dos ovários. Considera-se morfologia poliquística quando há 12 ou mais folículos de 2 a 9 mm dispostos em “colar de pérolas” ou volume ovariano superior a 10 ml em pelo menos um dos ovários. No entanto, como já mencionado, essa característica não é obrigatória para o diagnóstico se os outros critérios estiverem presentes.
Ao diagnosticar SOP, recomenda-se ainda investigar resistência à insulina e risco cardiovascular global, principalmente em mulheres com sobrepeso, obesidade, histórico familiar de diabetes ou sinais clínicos de síndrome metabólica. Essa abordagem precoce permite intervenções mais assertivas na prevenção de complicações de longo prazo.
Tratamento da SOP: estilo de vida, medicamentos e fertilidade
Embora a SOP não tenha cura definitiva, há diversas abordagens para controlar sintomas, melhorar a fertilidade e reduzir riscos metabólicos e endometriais. O plano terapêutico deve ser individualizado, levando em conta os objetivos da paciente (por exemplo, engravidar ou não), seu estado metabólico e suas preferências pessoais.
A base de qualquer tratamento de SOP é a mudança de estilo de vida. Recomenda-se alimentação equilibrada, rica em fibras, com redução de açúcares simples e gorduras saturadas, prática regular de atividade física e controle de peso. Mesmo quando a perda de peso é pequena, a melhora na sensibilidade à insulina pode regularizar parcialmente os ciclos menstruais e facilitar a ovulação, além de proteger contra diabetes e doenças cardiovasculares.
Os anticoncepcionais orais combinados são frequentemente utilizados para regular o ciclo menstrual e atenuar manifestações de hiperandrogenismo, como acne e hirsutismo. Eles ajudam a reduzir a produção ovariana de andrógenos e oferecem proteção contra hiperplasia e câncer de endométrio, especialmente em mulheres que passam longos períodos sem menstruar.
Em alguns casos, são associados fármacos antiandrogénicos específicos, que bloqueiam a ação dos andrógenos na pele e nos folículos pilosos, contribuindo para diminuir o excesso de pelos e melhorar a acne. Essas medicações exigem supervisão médica rigorosa e, geralmente, precisam ser usadas em conjunto com contracepção eficaz devido ao risco de malformações fetais se houver gravidez.
Para mulheres com resistência à insulina ou diabetes, o uso de agentes hipoglicemiantes orais, como a metformina, é bastante comum. A metformina pode melhorar a sensibilidade à insulina, contribuir para a perda de peso, reduzir níveis de andrógenos e restaurar ciclos ovulatórios em parte das pacientes. No entanto, por si só, não costuma aumentar de forma expressiva as taxas de gravidez clínica, sendo mais eficaz quando combinada com indutores de ovulação como o citrato de clomifeno em mulheres com SOP e obesidade.
Quando o objetivo principal é engravidar, a estratégia terapêutica é ajustada. O primeiro passo, especialmente em mulheres com IMC elevado, é otimizar o estilo de vida e reduzir o peso. Se isso não for suficiente, o médico pode prescrever fármacos indutores de ovulação. Quando tais medidas não resultam em gestação, recorre-se a técnicas de reprodução assistida, como inseminação artificial ou, em casos mais complexos, fertilização in vitro (FIV). As taxas de sucesso variam conforme idade, reserva ovariana, tipo de técnica e presença de outras causas de infertilidade.
Além das abordagens médicas, o suporte psicológico é muitas vezes essencial. Psicoterapia, grupos de apoio e acompanhamento multiprofissional ajudam a lidar com o impacto emocional das mudanças corporais, da infertilidade e do estigma social, permitindo que a mulher tenha mais autonomia na tomada de decisões sobre seu próprio corpo e sua saúde reprodutiva.
Causas e fatores envolvidos na síndrome dos ovários poliquísticos
A origem da SOP não está totalmente esclarecida, mas as evidências atuais apontam para um distúrbio multifatorial, em que fatores genéticos e ambientais interagem. Estudos indicam que há predisposição familiar – muitas vezes encontram-se várias mulheres com SOP ou diabetes tipo 2 na mesma família. No entanto, isso não significa um padrão de herança simples, e o síndrome não é considerado estritamente hereditário no sentido clássico.
Do ponto de vista fisiopatológico, a SOP envolve alterações nos ovários, nas glândulas suprarrenais, na pele, no tecido adiposo e no eixo hipotálamo-hipófise-ovário. Há uma desregulação da secreção de GnRH (hormona liberadora de gonadotropinas) no hipotálamo, levando a um padrão de secreção de LH mais intenso do que o de FSH. Essa alteração favorece a maior produção de andrógenos pelos ovários, que por sua vez interferem na maturação folicular e ovulação.
A resistência à insulina e o hiperinsulinismo compensatório desempenham papel central em muitas pacientes. A insulina em excesso pode estimular ainda mais a produção de andrógenos no ovário e na suprarrenal, além de reduzir a produção hepática de proteínas que transportam hormonas sexuais, aumentando a fração livre (ativa) desses andrógenos na circulação. Esse círculo vicioso ajuda a explicar a associação frequente entre SOP, sobrepeso, acantose nigricans e diabetes tipo 2.
Alterações hepáticas, desordens hipotalâmicas, inflamação crónica de baixo grau e fatores ambientais, como dieta rica em ultraprocessados, sedentarismo e exposição a poluentes endócrinos, também podem contribuir para o aparecimento e agravamento da SOP. Em adolescentes, é particularmente difícil distinguir entre variações fisiológicas da puberdade e um quadro patológico inicial de SOP, motivo pelo qual a avaliação deve ser cuidadosa e sequencial.
É importante frisar que, embora exista predisposição genética, o estilo de vida pode agravar ou atenuar bastante as manifestações da SOP. Assim, duas irmãs com semelhante carga genética podem ter quadros bem diferentes, dependendo de fatores como alimentação, peso, atividade física e presença de outras doenças metabólicas.
Disfunção do esfíncter uretral: como identificar e quando suspeitar de associação com SOP
A disfunção do esfíncter uretral, especialmente no contexto da síndrome de Fowler-Christmas-Chapple, é caracterizada por uma incapacidade do esfíncter em relaxar de forma adequada durante a micção. Em vez de abrir para permitir a passagem da urina, o músculo pode permanecer contraído, causando retenção urinária ou esvaziamento incompleto.
Mulheres com esse tipo de disfunção geralmente relatam sintomas como dificuldade para iniciar o jato urinário, sensação de bexiga cheia mesmo após urinar, esvaziamento muito lento ou necessidade de fazer força abdominal para urinar. Em casos mais severos, pode ser necessário o uso de cateterismo intermitente para esvaziar a bexiga, o que traz grande impacto na qualidade de vida e aumenta o risco de infeções urinárias.
O exame de eleição para documentar a anormalidade é a eletromiografia do esfíncter uretral, frequentemente associada a estudos urodinâmicos completos. Esses testes avaliam como o esfíncter se comporta enquanto a bexiga enche e esvazia, permitindo identificar padrões de contração paradoxal ou atividade elétrica excessiva durante a micção.
Quando a SOP está presente concomitantemente, o quadro clínico deve ser analisado de forma integrada. É fundamental distinguir sintomas de infeções urinárias de repetição, efeitos colaterais de medicamentos, alterações neurológicas e problemas estruturais do trato urinário inferior de um verdadeiro distúrbio funcional do esfíncter. A presença de SOP não significa, por si só, que haverá disfunção do esfíncter, mas pode ser uma pista em casos raros descritos na literatura.
Devido à raridade da síndrome de Fowler-Christmas-Chapple, o manejo adequado costuma exigir centros especializados, com urologistas e neurologistas experientes em distúrbios miccionais complexos. A abordagem pode incluir fisioterapia do assoalho pélvico, técnicas de neuromodulação, terapias farmacológicas específicas e, em casos selecionados, intervenções mais invasivas. A associação com SOP torna ainda mais importante uma coordenação cuidadosa entre as diferentes especialidades envolvidas.
Por fim, vale lembrar que o acompanhamento de mulheres com SOP e/ou disfunção do esfíncter uretral deve incluir não apenas a gestão dos sintomas físicos, mas também o apoio emocional, a informação clara sobre a condição e o respeito às preferências da paciente em cada decisão terapêutica. Quanto mais cedo essas alterações forem reconhecidas e tratadas, maiores são as chances de preservar a função urinária, a fertilidade e a qualidade de vida a longo prazo.
Considerando tudo o que foi exposto, desde a SOP “clássica” até a rara associação com disfunção do esfíncter uretral, fica evidente que problemas hormonais e urológicos podem caminhar juntos e exigir uma visão global da saúde da mulher; identificar sinais precoces, buscar avaliação especializada e investir em mudanças de estilo de vida e tratamentos personalizados faz toda a diferença para reduzir complicações, otimizar a fertilidade e garantir bem-estar físico e emocional ao longo de toda a vida reprodutiva e depois dela.