- Os mastócitos armazenam mediadores como histamina, heparina e SRS-A, atuando na defesa, inflamação, alergias e saúde cardiovascular.
- Receptor de IgE nos mastócitos é central nas reações alérgicas imediatas, incluindo quadros graves de anafilaxia.
- Alterações em número ou atividade dos mastócitos ocorrem em alergias, infecções, mastocitose e síndrome de ativação mastocitária.
- Transformação digital e educação médica contínua permitem integrar melhor o conhecimento sobre mastócitos à prática clínica diária.
No contexto de plataformas como Saludiario.com, voltadas a médicos e outros profissionais da saúde, conhecer a biologia dos mastócitos ajuda não só na prática clínica, mas também na gestão da informação, na formação continuada e na tomada de decisão baseada em evidências. Ao mesmo tempo em que se fala em transformação digital e saúde hiperconectada, entender em profundidade células-chave como os mastócitos continua sendo um pilar do cuidado de qualidade.
O que são mastócitos e onde se formam
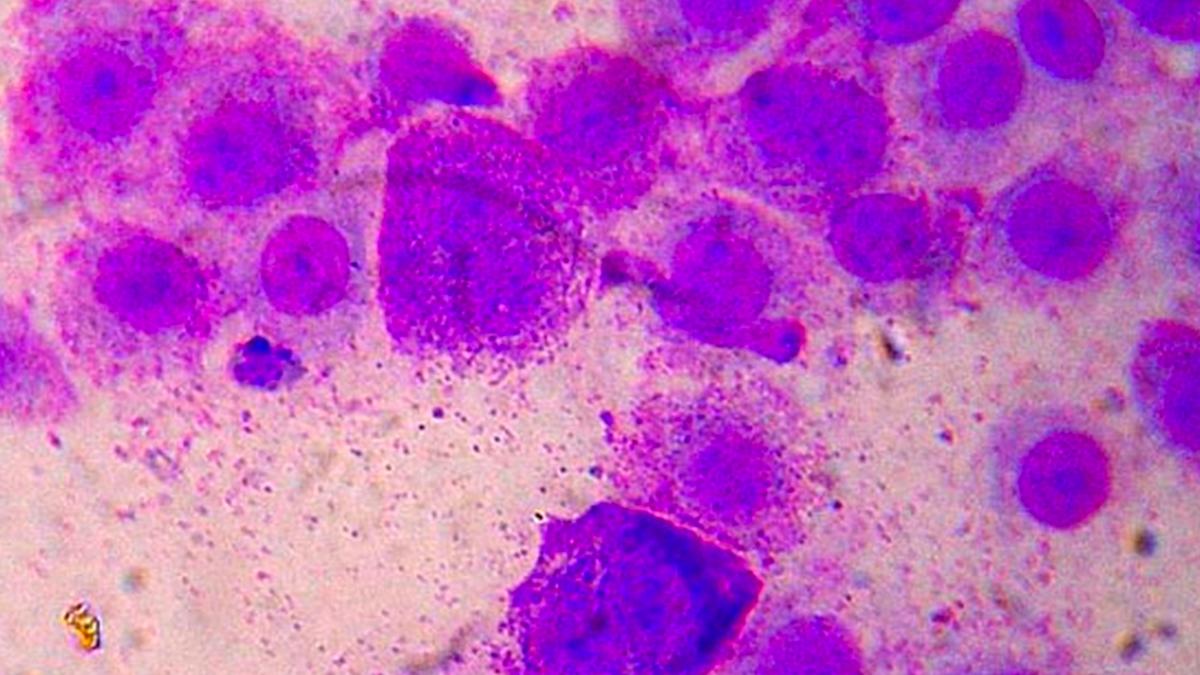
Os mastócitos são células grandes, derivadas da medula óssea, produzidas inicialmente como precursores imaturos que circulam no sangue por um período limitado. Essas células progenitoras migram para os tecidos onde vão atuar, e é ali, no microambiente tecidual, que completam sua maturação, adquirindo a capacidade de liberar uma grande variedade de mediadores químicos.
Do ponto de vista morfológico, o mastócito se destaca por apresentar um citoplasma repleto de grânulos tão abundantes que muitas vezes encobrem o núcleo, geralmente esférico e central. Esses grânulos contêm substâncias como histamina, heparina, citocinas, proteases e fatores de crescimento, que serão liberadas de forma coordenada conforme o tipo de estímulo imunológico ou inflamatório.
A forma dos mastócitos varia de acordo com o ambiente em que se encontram. Quando estão firmemente aderidos ao tecido conjuntivo, tendem a apresentar um aspecto mais alongado; quando se encontram isolados em cavidades ou suspensos, podem assumir uma forma mais arredondada. O tamanho também muda conforme o local: mastócitos da mucosa intestinal costumam medir cerca de 5-10 μm de diâmetro, enquanto mastócitos presentes na cavidade peritoneal podem chegar a 10-20 μm.
Em condições fisiológicas, os mastócitos maduros não circulam livremente na corrente sanguínea. Eles estão distribuídos em praticamente todo o corpo, mas se concentram com maior densidade na pele, no trato respiratório (especialmente pulmões) e no trato gastrointestinal. Esses locais são verdadeiras “fronteiras” do organismo com o meio externo, o que faz sentido considerando a função de sentinelas imunológicas dessas células.
Em lâminas histológicas coradas apenas com hematoxilina e eosina (HE), nem sempre é fácil enxergar os mastócitos, porque seus grânulos não se destacam tanto. Quando se utiliza corantes básicos, como o azul de toluidina, a história muda: ocorre um fenômeno chamado metacromasia, em que o corante assume uma coloração diferente da esperada ao se ligar a determinados componentes celulares, como os grupamentos sulfato da heparina contida nos grânulos dos mastócitos, passando a parecer avermelhado.
Principais funções dos mastócitos
Os mastócitos são verdadeiros “arsenais químicos” do sistema imunológico, especializados em armazenar e liberar mediadores inflamatórios potentes. Entre suas funções mais importantes está a defesa contra parasitas, especialmente helmintos e contra certas bactérias. Ao serem ativados, eles soltaram moléculas que coordenam a resposta imune, atraem outras células de defesa e favorecem a eliminação do agente infeccioso.
Essas células também atuam como barreira contra toxinas e venenos. Quando o organismo entra em contato com substâncias potencialmente tóxicas, os mastócitos podem ser estimulados a liberar mediadores que contribuem para degradar ou neutralizar esses compostos, ajudando a limitar o dano tecidual.
Outra função essencial dos mastócitos é reconhecer elementos estranhos ao organismo e disparar a resposta de defesa. Ao detectar um antígeno, eles liberam sinais químicos (citocinas, quimiocinas e outros mediadores) que ativam e recrutam diferentes populações de células do sistema imune, como eosinófilos, neutrófilos, macrófagos e linfócitos, organizando uma defesa coordenada.
No campo das alergias, o papel dos mastócitos é central. Quando ativados em reações de hipersensibilidade imediata, liberam histamina, leucotrienos e outros mediadores que aumentam a permeabilidade vascular, induzem contração da musculatura lisa e estimulam a produção de muco. Esse conjunto de efeitos explica sintomas típicos como coriza, prurido, olhos lacrimejando, inchaço local e broncoconstrição.
Os mastócitos também participam da formação de novos vasos sanguíneos (angiogênese). Por meio de fatores de crescimento e outros mediadores liberados dos seus grânulos, podem estimular o surgimento de vasos em áreas inflamadas ou em reparo tecidual, influenciando a circulação local e o aporte de nutrientes e células de defesa.
Do ponto de vista cardiovascular e sistêmico, os mastócitos têm sido cada vez mais associados à modulação da inflamação crônica. Seus mediadores podem impactar o tônus vascular, a coagulação e processos de remodelamento tecidual, o que ajuda a explicar sua participação em doenças crônicas inflamatórias e na manutenção da homeostase em diversos órgãos.
Mediadores químicos armazenados pelos mastócitos
Dentro dos grânulos dos mastócitos há uma verdadeira “farmácia bioquímica”. Entre os mediadores clássicos, destacam-se a heparina e a histamina. A heparina atua principalmente como anticoagulante, modulando a coagulação local, enquanto a histamina é um potente vasodilatador, capaz de aumentar a permeabilidade dos vasos sanguíneos e promover extravasamento de plasma para os tecidos.
Além desses, os mastócitos armazenam e liberam serotonina, que também pode participar da modulação vascular e neural, e o chamado fator quimiotático de eosinófilos na anafilaxia (ECF-A, Eosinophil Chemotactic Factor of Anaphylaxis). Esse fator é fundamental para atrair eosinófilos às áreas onde ocorreu uma reação alérgica intensa, contribuindo tanto para o controle da inflamação quanto, em alguns cenários, para o agravamento do processo.
Outra substância importante liberada pelos mastócitos é a SRS-A (Slow-Reacting Substance of Anaphylaxis), um conjunto de leucotrienos com ação de contração lenta e sustentada da musculatura lisa. Essa contração é particularmente relevante quando a reação anafilática acomete o pulmão, pois pode levar à broncoconstrição marcada, típica da asma alérgica e de quadros graves de hipersensibilidade.
Na superfície da membrana plasmática, os mastócitos expressam receptores de alta afinidade para a imunoglobulina E (IgE). Essas IgEs são produzidas por plasmócitos após contato com determinados alérgenos. Uma grande parte das moléculas de IgE fica “ancorada” na superfície dos mastócitos e dos basófilos, à espera de um novo contato com o mesmo alérgeno.
Quando ocorre esse segundo contato, o alérgeno se liga às IgEs fixadas nos mastócitos e desencadeia o processo de degranulação. Em questão de minutos, os grânulos se fundem com a membrana celular e liberam histamina, heparina, SRS-A, ECF-A e fatores quimiotáticos para neutrófilos, além de várias citocinas. Isso resulta em vasodilatação, aumento de permeabilidade, edema, coceira, broncoconstrição e recrutamento maciço de leucócitos para o local da reação.
Receptor IgE, alergias e choque anafilático
O entendimento do receptor de IgE nos mastócitos é crucial para compreender as alergias de início rápido, também chamadas de reações de hipersensibilidade imediata. No primeiro contato com um alérgeno (como pólen, veneno de inseto, alimento ou fármaco), o sistema imunológico de algumas pessoas passa a produzir IgE específica contra esse agente, que se liga aos receptores de IgE na superfície dos mastócitos.
Essa etapa inicial é chamada de sensibilização, e muitas vezes não produz sintomas intensos, ou passa despercebida. O problema ocorre quando acontece o segundo contato com o mesmo alérgeno: as IgEs já fixadas nos mastócitos reconhecem a substância, sofrem uma espécie de “ponte” entre si e disparam a degranulação maciça da célula, com liberação de todos aqueles mediadores inflamatórios guardados nos grânulos.
A partir daí, o quadro clínico pode ir de uma reação leve até um choque anafilático potencialmente fatal. A histamina promove vasodilatação importante e aumento da permeabilidade vascular, levando a vermelhidão, queda de pressão arterial e edema; a SRS-A e outros mediadores induzem contração da musculatura lisa dos brônquios, causando broncoconstrição, chiado, sensação de aperto no peito e dificuldade para respirar.
Além da histamina e da SRS-A, o ECF-A atrai eosinófilos para modular e, em parte, conter o processo inflamatório, enquanto fatores quimiotáticos para neutrófilos recrutam essas células para o foco da reação. O choque anafilático é, assim, um exemplo extremo de reação de hipersensibilidade imediata, com os mastócitos no centro do mecanismo patogênico e exigindo intervenção médica urgente.
Como identificar e quantificar mastócitos
A detecção direta de mastócitos em tecidos normalmente é feita por biópsia de pele, sobretudo de pele, onde costumam estar em maior número. O material obtido é processado e corado com técnicas que realçam seus grânulos, como o uso de azul de toluidina, que evidencia a metacromasia típica dessa célula, facilitando a contagem e a avaliação morfológica.
Outra forma indireta de avaliar a atividade mastocitária é dosar no sangue algumas substâncias liberadas durante a degranulação, como a triptase sérica ou a própria histamina. Esses exames podem ajudar, por exemplo, na investigação de anafilaxia, mastocitose ou síndrome de ativação mastocitária, quando há suspeita clínica consistente.
Apesar disso, a dosagem rotineira de mediadores de mastócitos não é prática padrão na avaliação geral da saúde. Em muitas situações, exames mais amplos e acessíveis, como hemograma completo, velocidade de hemossedimentação (VHS) e proteína C reativa (PCR), são suficientes para avaliar inflamações e infecções comuns, reservando os testes específicos para casos selecionados.
Quando a quantidade ou atividade de mastócitos está alterada
A presença e a atividade dos mastócitos podem se alterar em várias condições clínicas, desde alergias frequentes até doenças raras como mastocitose e síndrome de ativação dos mastócitos. Entender esses cenários ajuda o profissional de saúde a correlacionar sintomas com mecanismos celulares e a planejar uma investigação mais direcionada quando necessário.
Alergias e anafilaxia
Nas alergias comuns, como rinite alérgica, urticária e algumas formas de asma, os mastócitos atuam em conjunto com os basófilos. Ao serem ativados, liberam mediadores que aumentam a permeabilidade dos vasos, contraem a musculatura lisa e estimulam a produção de muco, o que gera sintomas como nariz escorrendo, prurido intenso, olhos lacrimejando, inchaço localizado e broncoconstrição.
Em quadros de anafilaxia, a ativação mastocitária é intensa e sistêmica. Isso pode causar queda acentuada da pressão arterial, edema de glote, dificuldade respiratória grave, taquicardia e comprometimento de múltiplos órgãos. Trata-se de uma emergência médica em que o mastócito é protagonista, exigindo tratamento imediato com adrenalina, suporte ventilatório e vigilância estreita.
Infecções por parasitas e bactérias
Os mastócitos também aumentam em número ou atividade diante de infecções parasitárias e bacterianas, principalmente no caso de helmintos e certos microrganismos que estimulam de forma intensa a imunidade inata. Nessas situações, os mastócitos ajudam a regular a atuação das células apresentadoras de antígenos, como as células dendríticas, que capturam o antígeno, o processam e o apresentam a linfócitos T para desencadear uma resposta imune adaptativa eficaz.
Além da apresentação de antígenos, os mediadores mastocitários contribuem para recrutar macrófagos e outras células fagocitárias para o foco de infecção, promovendo um ambiente inflamatório adequado para a eliminação do agente agressor. Esse papel é fundamental na interface entre imunidade inata e adaptativa, reforçando a importância dos mastócitos muito além do universo das alergias.
Mastocitose
A mastocitose é uma condição rara em que há aumento e acúmulo anormal de mastócitos na pele e/ou em outros órgãos. Dependendo de onde ocorre essa proliferação, os sintomas podem variar de alterações cutâneas discretas a manifestações sistêmicas significativas. Na pele, é comum o aparecimento de múltiplas manchas ou pápulas avermelhadas, prurido intenso e, em alguns casos, sinal de Darier (urticação após fricção da lesão).
Quando outros órgãos são acometidos, podem surgir queixas como dor de cabeça, tonturas, formigamento nas extremidades, diarreia e mal-estar geral. Em formas sistêmicas, podem ocorrer episódios recorrentes de anafilaxia, por vezes sem gatilho evidente, exigindo acompanhamento cuidadoso, estratificação de risco e, muitas vezes, terapias específicas sob orientação especializada.
Síndrome de ativação dos mastócitos
A síndrome de ativação dos mastócitos (SASM) é outra condição relativamente rara, caracterizada por episódios repetidos de ativação exagerada de mastócitos em resposta a estímulos que, em geral, não causariam alergia em indivíduos saudáveis. Nessa síndrome, o excesso de mediadores mastocitários gera sintomas que afetam múltiplos sistemas, como pele, trato gastrointestinal, sistema cardiovascular e sistema respiratório.
Clinicamente, a pessoa pode apresentar prurido difuso, vermelhidão, inchaço, palpitações, queda de pressão, náuseas, vômitos, cólicas abdominais, coriza e dificuldade para respirar, às vezes acompanhadas por chiado audível. O diagnóstico costuma exigir correlação de sintomas, aumento documentado de mediadores como triptase e resposta a terapias que bloqueiam a atuação dos mastócitos, como anti-histamínicos e estabilizadores de membrana.
Transformação digital, educação médica e mastócitos
Enquanto a ciência avança no entendimento das funções dos mastócitos, o cenário da saúde também passa por uma profunda transformação digital. Plataformas como Saludiario.com, voltadas a profissionais médicos, não se limitam a hospedar artigos sobre células imunológicas, mas oferecem conteúdo sobre avanços terapêuticos, gestão em saúde, cuidado centrado no paciente e, cada vez mais, cursos e seminários online para capacitação contínua.
É importante ter claro que transformação digital vai muito além de guardar arquivos em nuvem para acessá-los de qualquer lugar. Estamos falando de uma mudança estrutural, que cria vantagem competitiva no setor saúde, com novos modelos de gestão, integração de normas e uso estratégico de tecnologias para aumentar visibilidade, confiança, rastreabilidade de dados e qualidade do acompanhamento clínico.
Os serviços de saúde, especialmente no setor público, historicamente enfrentam críticas por acessibilidade limitada, atendimento deficiente e escassez de recursos. Diante desse cenário, a adoção de soluções digitais eficientes e inovadoras funciona como uma alavanca de mudança, sobretudo quando essas ferramentas são aplicadas em prevenção, diagnóstico precoce, monitorização e promoção da qualidade de vida, inclusive em doenças alérgicas e imunológicas nas quais os mastócitos têm papel central.
A transformação digital profunda na saúde exige adaptação contínua às necessidades dos pacientes e aos desafios do sistema. Isso inclui avaliação permanente dos processos, especialização dos recursos humanos, integração entre instituições, uso responsável da informação e gestão adequada dos recursos. Dessa forma, é possível construir um ambiente de cuidado em que o conhecimento sobre células como os mastócitos esteja sempre atualizado e acessível para orientar decisões clínicas.
As instituições de saúde também se veem diante do desafio de reduzir a desigualdade no acesso às novas tecnologias. Pessoas em situação de vulnerabilidade frequentemente são as que menos se beneficiam das inovações, por não terem conexão estável à internet ou dispositivos para usar plataformas web e aplicativos. Pensar em modelos inclusivos, capazes de aproximar esses grupos do sistema de saúde, é parte essencial dessa transformação.
Os defensores de uma saúde hiperconectada propõem centralizar a operação em plataformas digitais seguras, nas quais seja possível acessar múltiplos serviços com confiança: prontuário eletrônico, resultados de exames, histórico de alergias e reações anafiláticas, dados de vacinação e planos de tratamento. Médicos e pacientes podem consultar, em tempo real, informações críticas – como histórico de choque anafilático ou uso de medicações que interferem na degranulação mastocitária – melhorando a segurança assistencial.
Ter à mão informações relevantes, sem burocracia desnecessária e com proteção sólida de dados, é uma das grandes vantagens do bom uso da tecnologia na saúde. A transformação digital muda a forma de comunicação com usuários e profissionais, apoiando-se em ferramentas como internet das coisas (IoT), big data, estratégias de comunicação em múltiplos canais e marketing de conteúdo, sempre com o paciente no centro do processo.
Para que tudo isso faça sentido, o conhecimento biomédico – inclusive sobre mastócitos e outras células imunes – precisa ser continuamente atualizado. Estudos sobre competências digitais de profissionais de saúde mostram que não basta dominar a clínica; é necessário também saber lidar com sistemas de informação, interpretar dados e usar tecnologia de maneira ética e eficiente. Plataformas educacionais e revistas científicas online contribuem justamente para essa integração entre ciência, tecnologia e prática.
Em última análise, mastócitos, transformação digital e educação médica permanente acabam se conectando em um mesmo objetivo: oferecer um cuidado mais seguro, personalizado e baseado em evidências, com melhor uso de recursos e foco real nas necessidades do paciente. Conhecer a biologia dessas células e, ao mesmo tempo, saber utilizar ferramentas digitais para registrar, compartilhar e analisar dados clínicos coloca o profissional de saúde em posição privilegiada para enfrentar os desafios atuais do sistema sanitário.
Ao integrar o entendimento detalhado dos mastócitos – seu papel na defesa contra parasitas e bactérias, na alergia, na anafilaxia e em doenças como mastocitose e síndrome de ativação – com as possibilidades da saúde hiperconectada e da formação continuada em plataformas digitais, o profissional passa a enxergar a imunologia não como um conhecimento isolado, mas como parte de um ecossistema maior, no qual ciência, tecnologia e gestão se complementam para melhorar resultados clínicos e qualidade de vida dos pacientes.
