- As hemorroidas resultam da dilatação de veias anais, causando dor, coceira, sangramento e, por vezes, prolapso.
- Constipação, esforço para evacuar, sedentarismo, gravidez e idade avançada são os principais fatores de risco.
- O diagnóstico é clínico, complementado por exames como anuscopia e colonoscopia para excluir outras doenças.
- Tratamento combina mudanças de estilo de vida, medicamentos, técnicas instrumentais e, nos casos graves, cirurgia.
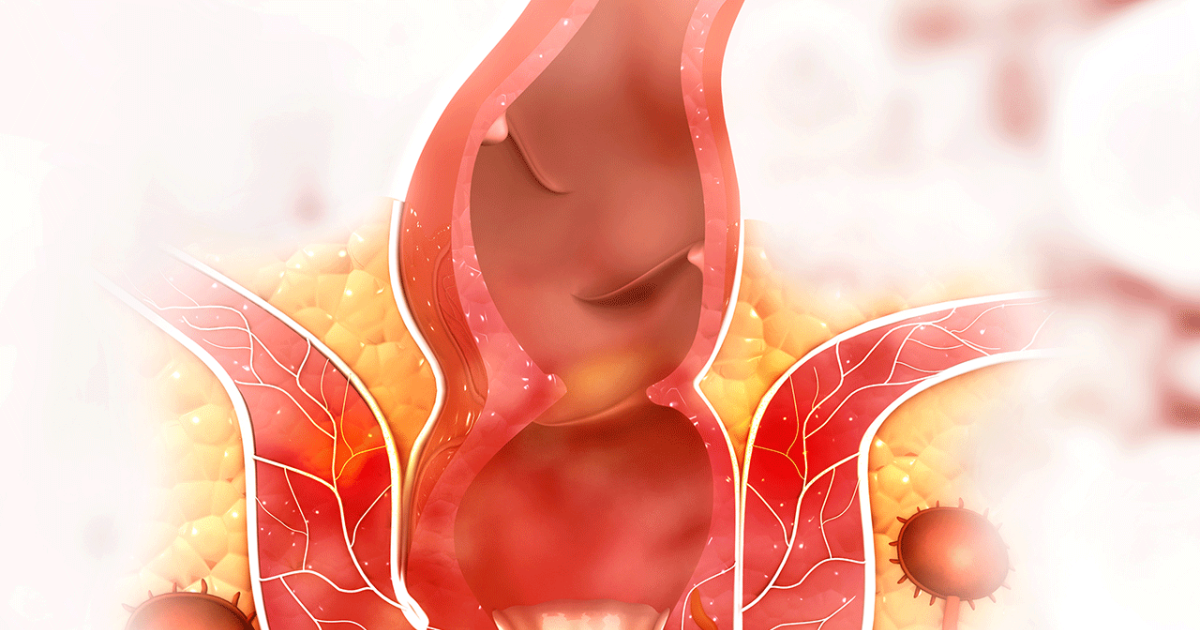
As hemorroidas são um problema extremamente comum, mas ainda cercado de vergonha e dúvidas. Muita gente sente dor, coceira ou nota sangue ao evacuar e, por constrangimento, adia a consulta médica, o que pode piorar bastante o quadro. Saber reconhecer os sintomas, entender por que as hemorroidas aparecem e conhecer as opções de tratamento ajuda a lidar com a situação com mais tranquilidade e segurança.
Neste artigo, você vai encontrar um guia completo sobre sintomas, causas, exames, tratamento e prevenção das hemorroidas internas e externas. Tudo explicado em linguagem simples, com toques mais coloquiais quando fizer sentido, mas sem perder o rigor médico. A ideia é que, ao final da leitura, você consiga identificar quando é hora de procurar ajuda, o que esperar da consulta e quais mudanças podem aliviar e evitar novas crises.
O que são hemorroidas e quando viram doença
Todo mundo tem hemorroidas: são veias normais que ficam no canal anal e fazem parte do mecanismo de continência das fezes. Elas funcionam como “almofadinhas vasculares” que ajudam a fechar o ânus e a controlar a eliminação das fezes e gases. Essas estruturas podem ser internas (acima da borda do ânus, dentro do canal anal) ou externas (logo abaixo da pele que circunda o ânus).
Quando dizemos que alguém “tem hemorroidas”, na prática estamos falando de doença hemorroidária, isto é, hemorroidas que passaram a causar sintomas. Isso acontece quando esses vasos se dilatam demais, inflamam ou se deslocam (prolapsam), provocando sangramento, dor, coceira ou sensação de caroço na região anal.
É importante também diferenciar hemorroidas de mariscas hemorroidárias. As mariscas são pregas de pele moles, indolores, que podem ficar ao redor do ânus, muitas vezes como “sobras” de processos inflamatórios ou tromboses antigas. Elas podem incomodar na higiene ou causar coceira, mas não são, por si só, hemorroidas ativas.
A doença hemorroidária é muito frequente na idade adulta e rara em crianças. Estimativas internacionais variam bastante, com incidência relatada entre cerca de 4% e até mais de 80%, dependendo do critério utilizado. Sabe-se que mais da metade da população pode desenvolver hemorroidas após os 30 anos, com pico entre 45 e 65 anos. Em Portugal, calcula-se que cerca de 20% das pessoas com mais de 50 anos sofram com o problema, com dezenas de milhares de cirurgias realizadas todos os anos.
Um ponto que costuma gerar preocupação é a relação entre hemorroidas e cancro (câncer) do reto. Não existe ligação direta: hemorroidas não se transformam em câncer. O que acontece é que os sintomas podem se confundir, sobretudo o sangramento. Por isso, principalmente após os 50 anos, é essencial fazer uma avaliação completa para descartar tumores e outras doenças do intestino grosso.
Tipos de hemorroidas: internas, externas, mistas, prolapsadas e trombosadas
As hemorroidas podem ser classificadas de várias formas, de acordo com a localização e a evolução dos sintomas. Entender esses tipos ajuda a compreender por que algumas doem muito e outras quase não doem, apesar de sangrar.
Hemorroidas internas são aquelas situadas dentro do canal anal, acima da linha pectínea. Normalmente não são visíveis externamente e, em muitos casos, não doem, porque a região interna tem menos terminações nervosas de dor. O sintoma mais característico é o sangramento de sangue vermelho vivo, que pode aparecer no papel higiénico, pingar na sanita ou recobrir as fezes. Em fases mais avançadas, essas hemorroidas podem se projetar para fora (prolapso).
Hemorroidas externas localizam-se por baixo da pele em volta do ânus, sendo visíveis e palpáveis como pequenos nódulos ou “caroços”. Elas costumam provocar dor, desconforto ao sentar, sensação de inchaço, coceira e, por vezes, sangramento. Quando acumulam sangue em seu interior e formam um coágulo, falamos em trombose hemorroidária, situação particularmente dolorosa.
Há ainda as hemorroidas mistas, que combinam componentes internos e externos. Nesse caso, parte da estrutura fica dentro do canal anal e parte é percebida externamente, resultando numa mistura de sintomas: sangramento, protusão e dor ou desconforto.
Quando uma hemorroida interna se exterioriza, chamamos de hemorroida prolapsada. Ela pode sair apenas durante a evacuação e depois voltar sozinha, ou ser necessário empurrá-la manualmente de volta. Em situações mais graves, o prolapso permanece para fora, podendo ser estrangulado pelo esfíncter anal, o que causa dor intensa, edema e aumento do risco de complicações.
A hemorroida trombosada (trombose hemorroidária) é uma complicação em que se forma um coágulo sanguíneo dentro da hemorroida, interna ou externa. Isso leva a inchaço repentino e dor muito forte, com um caroço duro e sensível ao redor do ânus. Apesar de chamar atenção e assustar, essa trombose local não oferece risco de trombo “subir” para o pulmão ou coração; o problema é essencialmente local, mas costuma exigir avaliação rápida para aliviar os sintomas.
Sinais e sintomas das hemorroidas
Os sintomas das hemorroidas variam de acordo com o tipo (interna ou externa), o grau de prolapso e a presença ou não de trombose. Algumas pessoas têm quadro quase silencioso, enquanto outras apresentam dor incapacitante e sangramentos repetidos.
Nas hemorroidas externas, os sinais mais comuns incluem prurido (coceira) e irritação ao redor do ânus. A pele pode ficar sensível, avermelhada e, às vezes, úmida, sobretudo se houver secreção de muco. A limpeza com papel higiénico pode piorar ainda mais a irritação.
Dor e sensação de peso ou desconforto anal são queixas frequentes nas hemorroidas externas. Ficar muito tempo sentado, caminhar ou evacuar pode tornar essa dor mais intensa. Quando há trombose hemorroidária externa, a dor costuma surgir de repente e ser bastante aguda, acompanhada de um caroço firme, arroxeado ou violáceo ao redor do ânus.
O sangramento também pode acontecer nas hemorroidas externas, mas é mais típico das internas. Em geral, trata-se de sangue vermelho vivo, que aparece no papel, na água da sanita ou sobre as fezes. Esse sangue costuma ser separado das fezes, ao contrário de doenças mais altas do intestino, em que o sangue pode vir misturado.
Nas hemorroidas internas, a pessoa pode sentir dor ou desconforto durante a evacuação, sobretudo quando as fezes estão duras e “raspam” na região inflamada. Em muitos casos, entretanto, hemorroidas internas de menor grau sangram sem doer, o que faz muita gente subestimar a importância do sintoma.
O prolapso hemorroidário (quando a hemorroida sai para fora) causa a sensação de “massa” ou nódulo que aparece no ânus ao fazer força para evacuar. No início, essa protusão volta sozinha; com o tempo, pode ser preciso empurrá-la manualmente, e, em estágios mais avançados, ela fica permanentemente para fora, com risco maior de dor intensa e interrupção da circulação local.
Outros sintomas relatados são saída de muco esbranquiçado pelo ânus, sensação de evacuação incompleta e dificuldade para defecar. Em alguns casos, a região pode apresentar pequenas fissuras (cortes superficiais), chamadas fissuras anais, que provocam dor em “facada” ou ardor forte ao evacuar, podendo coexistir com hemorroidas.
Hoje já existem testes online de sintomas que ajudam a perceber se um grupo de queixas é compatível com hemorroidas. Esses questionários podem ser úteis como orientação inicial, mas não substituem a avaliação de um proctologista ou gastroenterologista, nem fornecem diagnóstico definitivo.
Causas e fatores de risco das hemorroidas
As hemorroidas se desenvolvem principalmente quando há aumento prolongado da pressão na região do reto inferior e do ânus. Não existe uma única causa, mas sim um conjunto de fatores que, somados, favorecem a dilatação e o enfraquecimento das veias locais.
A obstipação (prisão de ventre) e o esforço excessivo para evacuar estão entre os fatores mais importantes. Fezes muito duras exigem maior força, o que aumenta a pressão dentro do canal anal e faz com que as veias hemorroidárias se distendam e inflamem. A obstipação crónica é, provavelmente, a causa mais frequentemente associada à doença hemorroidária.
A diarreia crónica também pode favorecer o aparecimento de hemorroidas. Evacuações muito frequentes e irritantes para a mucosa anal, além de repetidas idas à casa de banho com esforço, acabam por traumatizar a região e contribuir para a inflamação das veias.
Passar muito tempo sentado, seja por motivos profissionais ou por estilo de vida sedentário, aumenta a pressão sobre a pelve e dificulta o retorno venoso. Ficar longo tempo sentado na sanita, por hábito de ler ou usar o telemóvel, também é um comportamento que favorece o surgimento de sintomas hemorroidários.
A idade é outro fator relevante: com o passar dos anos, os tecidos de sustentação das veias ficam mais frouxos e tendem a ceder. Isso facilita a dilatação e o prolapso das hemorroidas. A doença é mais comum a partir da terceira década de vida e torna-se particularmente frequente entre os 45 e os 65 anos.
A gravidez aumenta bastante o risco de hemorroidas, tanto pela pressão do útero sobre as veias pélvicas como pelas alterações hormonais e pela tendência a obstipação. O aumento do volume sanguíneo circulante também contribui. Os sintomas em grávidas são semelhantes aos de outras pessoas, mas o tratamento precisa ser ajustado à segurança da mãe e do bebé.
Obesidade, sedentarismo, tosse crónica e atividades com esforço físico repetido (como levantamento de peso) também elevam a pressão intra-abdominal. Esse aumento de pressão acaba transmitindo-se ao plexo venoso anal, facilitando a formação de hemorroidas.
A hereditariedade desempenha um papel importante: quem tem familiares com doença hemorroidária apresenta maior probabilidade de também desenvolver o problema. Essa predisposição genética costuma estar ligada à fragilidade da parede das veias e dos tecidos de suporte.
Outras condições, como cirrose hepática e doenças que comprometem o retorno venoso, também podem estar associadas. Além disso, uso inadequado e prolongado de laxantes ou clisteres, incluindo preparações à base de folha de senna, pode irritar o reto e prejudicar o funcionamento natural do intestino, contribuindo para a instalação ou agravamento do quadro.
Possíveis complicações das hemorroidas
Embora a maior parte dos casos de hemorroidas seja benigna e controlável, algumas complicações podem surgir, especialmente quando o tratamento é adiado. Conhecê-las ajuda a perceber a importância de procurar ajuda médica quando os sintomas persistem.
Uma das complicações é a anemia ferropriva causada por perda crónica de sangue. Pessoas que sangram repetidamente, mesmo em pequena quantidade, podem acabar com reservas de ferro reduzidas, manifestando cansaço, palidez, falta de ar aos esforços e outros sinais de anemia.
Infecções locais também podem acontecer, sobretudo quando há feridas, fissuras ou tromboses que comprometem a integridade da pele e da mucosa. A área anal é naturalmente povoada por bactérias, pelo que qualquer lesão pode funcionar como porta de entrada para microrganismos, causando dor, inchaço, calor local e, em casos mais graves, até abcessos.
A trombose hemorroidária, como já referido, é uma complicação dolorosa em que um coágulo se forma dentro da hemorroida. O caroço fica mais tenso e sensível, a dor é intensa e pode limitar as atividades diárias e o simples ato de sentar.
O prolapso hemorroidário persistente (hemorroida que não volta para dentro) pode levar a estrangulamento e necrose dos tecidos. A circulação sanguínea fica comprometida, a dor aumenta bastante e, sem tratamento, pode ser necessária intervenção cirúrgica de urgência.
As hemorroidas internas são ainda classificadas em quatro graus de gravidade, de acordo com o prolapso. No grau I, não há prolapso; no grau II, a hemorroida prolapsa ao esforço, mas retorna espontaneamente; no grau III, é preciso reduzir manualmente; e no grau IV, permanece exteriorizada e não pode ser recolocada, sendo situação mais grave.
Como é feito o diagnóstico das hemorroidas
O diagnóstico das hemorroidas começa pela conversa detalhada com o médico, que avalia os sintomas, o tempo de evolução e o histórico de saúde da pessoa. A seguir, é realizado um exame físico, com inspeção da região anal e perianal e toque retal.
O toque retal é fundamental para avaliar o tônus da musculatura do ânus, identificar massas, nódulos, dor localizada e outras alterações. Apesar do constrangimento que muitos sentem, é um exame rápido, geralmente bem tolerado, e fornece informações valiosas para o diagnóstico diferencial.
Para visualizar melhor o canal anal e identificar hemorroidas internas, frequentemente se recorre à anuscopia. Nesse exame, o médico introduz um pequeno tubo com fonte de luz (anuscópio) que permite observar diretamente a mucosa do canal anal e localizar as hemorroidas internas, bem como outras lesões.
Quando o principal sintoma é o sangramento, costuma ser necessário complementar a investigação com exames do reto e do cólon. Entre eles, estão a sigmoidoscopia (fibrosigmoidoscopia), que avalia o cólon inferior, e a colonoscopia, que permite examinar todo o intestino grosso e, se preciso, colher pequenas amostras de tecido (biópsias) para análise em laboratório.
Esses exames são importantes para excluir doenças como tumores colorretais, diverticulite, doença inflamatória intestinal e outras causas de sangramento. É por isso que não se deve atribuir automaticamente qualquer perda de sangue nas fezes às hemorroidas sem uma investigação adequada, principalmente após os 50 anos de idade.
Em resumo, o diagnóstico é clínico, apoiado em exame proctológico e, quando indicado, em métodos endoscópicos. O especialista mais indicado para avaliar e tratar hemorroidas é o proctologista (coloproctologista) ou, em muitos casos, o gastroenterologista ou cirurgião geral com experiência em doenças do ânus e reto.
As hemorroidas têm cura?
Sim, na grande maioria dos casos as hemorroidas têm um prognóstico muito favorável. Embora possam ser causadas por diversos fatores, com gravidade variável de pessoa para pessoa, existem múltiplas opções de tratamento capazes de controlar os sintomas e, muitas vezes, eliminar definitivamente as hemorroidas problemáticas.
É importante ter em mente que “cura” não significa apenas cirurgia. Muitas pessoas melhoram significativamente apenas com ajustes na alimentação, uso correto de medicamentos tópicos ou orais e mudanças de hábitos, sem necessidade de intervenção invasiva.
Também é verdade que, se as causas de base não forem corrigidas (como obstipação crónica ou sedentarismo), as hemorroidas podem voltar. Por isso, além do tratamento da crise, a prevenção de novos episódios é parte essencial do plano terapêutico.
Tratamentos caseiros e mudanças de estilo de vida
Em situações mais leves, muitas medidas simples feitas em casa ajudam a aliviar o desconforto e até a prevenir o agravamento das hemorroidas. Em geral, essas orientações também são recomendadas como complemento aos tratamentos médicos.
Uma das principais estratégias é combater a obstipação por meio de uma alimentação rica em fibras, incluindo alimentos para aliviar a constipação. Frutas, legumes, verduras, cereais integrais e pão integral ajudam a aumentar o volume e a maciez das fezes, reduzindo o esforço necessário para evacuar. Beber muitos líquidos (água, chás, sumos naturais) é fundamental para que a fibra funcione bem.
Tomar banhos de assento com água morna, duas a três vezes ao dia, é outra medida bastante eficaz para aliviar dor e irritação. A água morna melhora a circulação local, reduz o espasmo da musculatura da região e ajuda na cicatrização das pequenas lesões. O ideal é permanecer sentado alguns minutos com a área anal submersa.
Evitar ficar muito tempo sentado, especialmente em superfícies duras, também é importante. Quem sabe que passará horas sentado pode usar almofadas macias (de preferência, não em formato de “donut” se estiver em fase muito dolorosa, seguindo a orientação médica) para diminuir a pressão local.
Outra recomendação é não forçar excessivamente na hora de evacuar e não “segurar” as fezes por muito tempo. O ideal é ir à casa de banho sempre que sentir vontade e tentar estabelecer uma rotina regular, respeitando o ritmo do intestino, sem ficar longos períodos sentado no vaso sanitário lendo ou mexendo no telemóvel.
Na higiene, é preferível evitar o uso excessivo de papel higiénico, sobretudo se a região estiver muito irritada. Sempre que possível, lave a área com água e sabão neutro após evacuar; fora de casa, lenços húmidos específicos para a região íntima podem ser uma alternativa mais suave, desde que não contenham álcool ou perfumes irritantes.
Tratamento medicamentoso: pomadas, comprimidos e venotrópicos
Quando as medidas caseiras não são suficientes para controlar dor, coceira e inflamação, o médico pode prescrever medicamentos tópicos (pomadas e supositórios) e remédios orais. O objetivo é reduzir o desconforto e melhorar o retorno venoso, favorecendo a recuperação.
Pomadas e cremes com corticoides, anestésicos locais e agentes anti-inflamatórios são frequentemente utilizados. Eles ajudam a diminuir a inflamação, a coceira e a dor na área anal, além de facilitar a cicatrização. Podem ser indicados tanto para hemorroidas internas quanto externas, com apresentações específicas para cada tipo.
Supositórios podem ser úteis nas hemorroidas internas, levando o medicamento diretamente até a região afetada. Em geral, são usados por períodos curtos para evitar efeitos adversos, sobretudo quando contêm corticoides.
Para dor mais intensa, podem ser prescritos analgésicos e anti-inflamatórios sistémicos, como paracetamol ou ibuprofeno, sempre com orientação médica. Esses medicamentos ajudam a controlar o desconforto, sobretudo em crises agudas ou em casos de trombose hemorroidária.
Em pessoas com obstipação importante, o uso de laxantes pode ser necessário, desde que bem indicado e acompanhado. Laxantes mal utilizados podem agravar o problema; por isso, devem fazer parte de um plano estruturado de recuperação do trânsito intestinal.
Um grupo de medicamentos bastante utilizado no tratamento de doenças venosas e crises hemorroidárias é o dos venotrópicos, como a fração flavonoica purificada micronizada (combinação de diosmina e hesperidina, como Daflon). Esses fármacos atuam sobre o sistema venoso de retorno, diminuindo a distensibilidade das veias, reduzindo a estase venosa, normalizando a permeabilidade capilar e reforçando a resistência capilar.
Há especialidades farmacêuticas em comprimidos revestidos, utilizadas tanto na insuficiência venosa (pernas pesadas, edema, dor) como no tratamento sintomático da crise hemorroidária. Em crises agudas, a posologia costuma ser mais alta nos primeiros dias (por exemplo, vários comprimidos por dia em esquema fracionado) e depois retorna a uma dose de manutenção, mas o esquema exato depende do medicamento e deve seguir o folheto e a orientação do médico.
Como qualquer remédio, esses produtos têm contraindicações, possíveis efeitos indesejáveis e precauções específicas para grávidas e mulheres a amamentar. Entre os efeitos adversos descritos estão queixas gastrointestinais (náuseas, diarreia, dor abdominal), reações cutâneas (prurido, erupções, urticária) e, mais raramente, edema de face ou Quincke. Por isso, não é aconselhável iniciar tratamento por conta própria sem avaliação profissional.
É importante reforçar que a automedicação não é recomendada. O doente deve seguir o plano terapêutico proposto pelo médico durante o período indicado, sem interromper ou alterar a dose por iniciativa própria, salvo se surgirem reações adversas e após informar o profissional de saúde.
Tratamentos instrumentais e cirúrgicos
Quando as abordagens conservadoras (mudanças de estilo de vida, pomadas, comprimidos) não resolvem o problema ou quando há hemorroidas muito volumosas, prolapsadas ou com tromboses de repetição, o médico pode indicar terapias instrumentais ou cirurgia. Essas opções são escolhidas de acordo com o grau da hemorroida, os sintomas e as condições gerais da pessoa.
Entre as terapias instrumentais mais utilizadas estão a escleroterapia e a laqueação (ligadura) elástica. Ambas são geralmente realizadas em ambulatório, através do anuscópio, sem necessidade de internamento e com desconforto limitado.
Na escleroterapia, o médico injeta uma substância esclerosante na base da hemorroida, provocando fibrose dos tecidos e redução da irrigação sanguínea local. Com o tempo, isso leva à diminuição do prolapso e do sangramento, além de fixar melhor a mucosa aos planos profundos. Podem ser necessárias várias sessões para atingir o resultado desejado.
Na laqueação elástica, um pequeno anel de borracha é colocado na base da hemorroida interna, estrangulando o fluxo de sangue para a lesão. Sem irrigação, a hemorroida necrosa e se solta alguns dias depois, sendo eliminada junto das fezes. A cicatrização da área leva à fixação da mucosa e à redução do prolapso. Também aqui, 3 a 4 sessões podem ser necessárias, dependendo do número e do grau das hemorroidas.
Nos casos mais graves, a terapêutica cirúrgica torna-se necessária. A cirurgia está indicada geralmente em cerca de 10% a 15% dos casos, sobretudo quando as técnicas não cirúrgicas falharam, quando há prolapso importante, hemorragias significativas, lesões associadas do ânus ou tromboses recorrentes.
A hemorroidectomia convencional é a cirurgia mais conhecida, na qual as hemorroidas são removidas cirurgicamente. Existem diferentes técnicas e modificações para reduzir dor e facilitar a recuperação. Na maioria dos casos, o procedimento pode ser feito sem internamento prolongado, dependendo da política do serviço de saúde e da condição do doente.
Outras técnicas cirúrgicas incluem a hemorroidopexia (como o PPH), métodos de desarterialização hemorroidária (como o THD) e variações de abordagem minimamente invasiva. Todas visam reduzir o fluxo sanguíneo para as hemorroidas e corrigir o prolapso, com menor dano tecidual possível e recuperação mais rápida.
No contexto da trombose hemorroidária externa muito dolorosa, por vezes é indicada uma pequena incisão sob anestesia local para remover o coágulo. Esse procedimento simples pode trazer alívio quase imediato da dor, desde que realizado dentro de uma janela de tempo adequada e por profissional experiente.
Hemorroidas na gravidez
Durante a gravidez, as hemorroidas são particularmente comuns devido à combinação de fatores mecânicos e hormonais. O útero em crescimento exerce pressão sobre as veias pélvicas, dificultando o retorno do sangue, enquanto as alterações hormonais tornam as paredes dos vasos mais relaxadas.
Muitas gestantes apresentam obstipação, o que agrava ainda mais o risco de hemorroidas. O esforço para evacuar, associado ao aumento da pressão intra-abdominal, favorece tanto a dilatação de hemorroidas internas quanto o surgimento de tromboses externas dolorosas.
Os sintomas na gravidez são basicamente os mesmos: dor, coceira, sangramento, sensação de caroço ao redor do ânus ou prolapso. Como sempre, é fundamental diferenciar de outras causas de sangramento, mas o contexto gestacional frequentemente aponta para o diagnóstico.
O tratamento deve ser cuidadosamente ajustado, privilegiando medidas não farmacológicas sempre que possível. Dieta rica em fibras, boa hidratação, banhos de assento mornos e higiene delicada costumam ser as primeiras recomendações. Medicamentos tópicos e orais só devem ser utilizados com orientação do obstetra e do proctologista, considerando a segurança para a mãe e o bebé.
Prevenção: como evitar o aparecimento e as recaídas
Prevenir hemorroidas, ou pelo menos reduzir muito o risco de crises, passa sobretudo por cuidar bem do intestino e dos hábitos do dia a dia. Pequenas mudanças de rotina podem fazer grande diferença na frequência e intensidade dos sintomas.
Manter uma alimentação equilibrada, rica em fibras, é uma das medidas mais importantes. Incluir diariamente frutas, vegetais, leguminosas e grãos integrais ajuda a manter as fezes macias e o trânsito intestinal regular. Quando a alimentação não é suficiente, o médico pode indicar fibras suplementares.
Beber, no mínimo, cerca de 2 litros de água por dia (ajustando conforme peso, clima e nível de atividade) é essencial. Sem água, a fibra endurece as fezes em vez de amolecê-las, o que aumenta o esforço para evacuar.
Evitar ficar muito tempo sentado no vaso sanitário é outro ponto-chave. Nada de usar o WC como sala de leitura prolongada: permanecer muito tempo sentado aumenta a pressão sobre o plexo venoso anal e favorece o surgimento de sintomas.
Não ignore a vontade de evacuar e não faça força desnecessária. Adiar repetidamente a ida à casa de banho desregula o reflexo intestinal e pode levar à obstipação. Quando for evacuar, tente relaxar, sem prender a respiração nem empurrar com força extrema.
Praticar atividade física com regularidade ajuda a estimular o funcionamento do intestino e melhora a circulação sanguínea. Caminhadas, natação, bicicleta, yoga e outras modalidades ligeiras ou moderadas são excelentes aliadas na prevenção da prisão de ventre e, consequentemente, das hemorroidas.
Reduzir o sedentarismo no trabalho também conta. Para quem passa muitas horas sentado, fazer pequenas pausas para se levantar, alongar e caminhar alguns minutos contribui para aliviar a pressão na região pélvica e melhorar o retorno venoso.
Na higiene, prefira lavar a região anal com água e sabão suave após evacuar, em vez de usar papel higiénico de forma vigorosa. Quando isso não for possível, lenços húmidos sem álcool e sem perfume podem ser alternativa razoável. Evita-se, assim, irritações e coceiras que podem agravar o desconforto.
Cuidar das hemorroidas significa, acima de tudo, cuidar do funcionamento do intestino e da saúde dos vasos sanguíneos da região anal. Ao entender os sintomas, identificar os fatores que favorecem o problema e seguir as orientações médicas — desde simples ajustes de rotina até tratamentos específicos — é perfeitamente possível aliviar a dor, controlar o sangramento, prevenir complicações e voltar a ter uma vida praticamente livre de desconfortos hemorroidários.
