A mielite transversa é uma condição rara que afeta a medula espinhal, causando inflamação e danos ao tecido nervoso. Os sintomas incluem fraqueza nos membros, dormência, formigamento, dor nas costas e problemas de coordenação. As causas da mielite transversa podem incluir infecções virais, bacterianas ou fúngicas, além de distúrbios autoimunes. O tratamento geralmente envolve terapia imunossupressora, corticosteroides e fisioterapia para ajudar na recuperação dos sintomas e prevenir complicações. É importante buscar ajuda médica imediatamente se você suspeitar de mielite transversa, pois um diagnóstico precoce e um tratamento adequado podem melhorar significativamente o prognóstico.
Principais causas da mielite transversa: fatores desencadeantes e sintomas associados à doença.
A mielite transversa é uma condição rara que afeta a medula espinhal, causando inflamação e danos aos nervos. Existem várias causas possíveis para essa condição, sendo as mais comuns as infecções virais, como herpes e varicela, e doenças autoimunes, como esclerose múltipla. Outras causas incluem traumas na medula espinhal, reações a medicamentos e doenças inflamatórias.
Os sintomas da mielite transversa podem variar de pessoa para pessoa, mas geralmente incluem fraqueza muscular, dormência ou formigamento nas pernas e nos braços, dor nas costas, problemas de coordenação e disfunção da bexiga e do intestino. Em casos mais graves, a mielite transversa pode levar à paralisia parcial ou total.
O diagnóstico da mielite transversa é feito por meio de exames de ressonância magnética e análise do líquido cefalorraquidiano. O tratamento geralmente envolve o uso de corticosteroides para reduzir a inflamação e terapia de reabilitação para ajudar na recuperação da função muscular. Em alguns casos, a plasmaférese, um procedimento que remove os anticorpos do sangue, pode ser recomendada.
É importante procurar ajuda médica imediatamente se você apresentar sintomas de mielite transversa. O diagnóstico precoce e o tratamento adequado podem ajudar a prevenir complicações e melhorar a qualidade de vida do paciente. Se você tiver alguma dúvida ou preocupação, não hesite em consultar um médico.
Entenda a intensidade e características da dor na mielite de forma detalhada.
A mielite transversa é uma doença rara que afeta a medula espinhal, causando inflamação e danos a essa região do sistema nervoso central. Um dos sintomas mais marcantes dessa condição é a presença de dor intensa na região afetada.
A dor na mielite transversa é descrita pelos pacientes como aguda, constante e incapacitante. Ela pode se manifestar de diferentes formas, como sensação de queimação, formigamento, choques elétricos ou até mesmo dor lancinante. Essa dor pode ser localizada na região da lesão medular ou se espalhar para outras partes do corpo.
Além da intensidade, a dor na mielite transversa também pode apresentar características específicas, como hiperalgesia (aumento da sensibilidade à dor), alodinia (dor causada por estímulos que normalmente não seriam dolorosos) e disestesia (sensações anormais, como formigamento).
É importante ressaltar que a dor na mielite transversa pode variar de intensidade e duração de acordo com cada paciente. Alguns podem apresentar episódios de dor aguda e intensa, enquanto outros experimentam dor crônica e persistente.
O tratamento da dor na mielite transversa envolve o uso de medicamentos analgésicos, anti-inflamatórios e, em alguns casos, antidepressivos ou anticonvulsivantes. Além disso, a fisioterapia e a terapia ocupacional também podem ser indicadas para ajudar no controle da dor e na reabilitação do paciente.
O tratamento adequado, sob orientação médica, é fundamental para o controle da dor e melhora da qualidade de vida dos pacientes.
Tratamento para mielite: descubra as opções mais eficazes para tratar essa condição.
A mielite transversa é uma condição rara que afeta a medula espinhal, causando inflamação e danos aos nervos. Os sintomas incluem fraqueza muscular, dor nas costas, dormência e formigamento. As causas podem variar, desde infecções virais e bacterianas até doenças autoimunes.
O tratamento para mielite transversa é focado em reduzir a inflamação na medula espinhal e controlar os sintomas. As opções mais eficazes incluem terapia com corticosteroides para reduzir a inflamação, fisioterapia para fortalecer os músculos e melhorar a mobilidade, e medicamentos para aliviar a dor e outros sintomas.
Em casos mais graves, pode ser necessário realizar procedimentos cirúrgicos para descomprimir a medula espinhal ou para corrigir danos causados pela inflamação. É importante consultar um neurologista ou especialista em doenças da medula espinhal para determinar o melhor plano de tratamento para cada caso.
Consulte sempre um profissional de saúde para obter o diagnóstico correto e o tratamento adequado.
Duração da recuperação da mielite transversa: quanto tempo leva para se restabelecer totalmente?
A mielite transversa é uma condição rara que afeta a medula espinhal, causando inflamação e danos aos nervos. Os sintomas podem variar de pessoa para pessoa, mas geralmente incluem fraqueza muscular, dormência, formigamento e problemas de coordenação. As causas da mielite transversa também podem ser diversas, como infecções virais, autoimunidade ou lesões traumáticas.
O tratamento da mielite transversa geralmente envolve o uso de corticosteroides para reduzir a inflamação e terapia física para ajudar na recuperação da função muscular. Em casos mais graves, pode ser necessário o uso de imunossupressores ou plasmaférese.
Quanto à duração da recuperação da mielite transversa, não há um tempo definido. Alguns pacientes podem se recuperar totalmente em algumas semanas, enquanto outros podem levar meses ou até mesmo anos para se restabelecer completamente. É importante ressaltar que cada caso é único e a velocidade de recuperação pode variar de acordo com a gravidade dos sintomas e a resposta ao tratamento.
Portanto, é fundamental seguir as orientações médicas, realizar terapias de reabilitação e manter um acompanhamento regular com um especialista para garantir a melhor recuperação possível. O apoio da família e o cuidado com a saúde mental também são essenciais durante o processo de recuperação da mielite transversa.
Mielite transversa: sintomas, causas, tratamento
A mielite transversa (MT) é uma condição neurológica causada por inflamação focal da medula espinhal (Chaves, Rojas, PATRUCCO e Cristiano, 2012).
No nível clínico, episódios inflamatórios podem destruir as camadas mielínicas das fibras do nervo espinhal e, portanto, ferir e até destruir as terminações nervosas (Instituto Nacional de Distúrbios Neurológicos e Derrame, 2012).
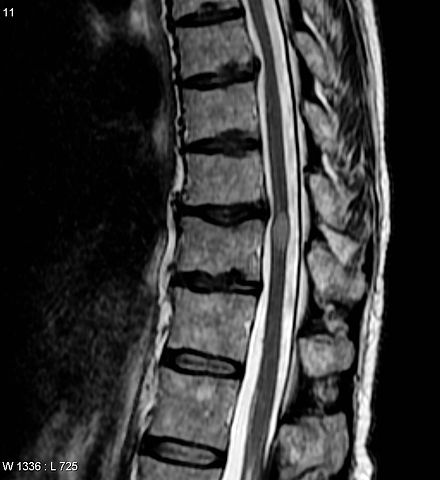
Assim, alguns dos sinais e sintomas mais comuns na mielite transversa estão relacionados à dor, paralisia e fraqueza muscular, percepção de sensações anormais ou presença de distúrbios intestinais (Mayo Clinic, 2014).
Por outro lado, no nível etiológico, a causa da mielite transversa é multifatorial; no entanto, na maioria dos casos, está associada a processos infecciosos (Christopher e Dana Revee Foundation, 2016) ou doenças autoimunes (Minor Almagro, Ruiz Tudela, Girón Úbeda, Cardiel Rios, Pérez Venegas e García Guijo, 2015).
Quanto ao diagnóstico de mielite transversa, quando houver suspeita, é essencial a realização de vários exames laboratoriais, como ressonância magnética (GRI) (Gómez-Argüelles, Sánchez-Solla, López Doblado, Díez-de la Lastra e Florensa, 2009).
Apesar de a mielite transversa geralmente causar sequelas importantes (Menor Almagro et al., 2015), existem diferentes abordagens terapêuticas orientadas principalmente para a administração de medicamentos e a terapia de reabilitação física (Jhons Hopkins Medicine, 2016).
Características da mielite transversa

A mielite transversa (MT) é um distúrbio neurológico causado pela inflamação da medula espinhal (Christopher and Dana Revee Foundation, 2016).
A medula espinhal é a estrutura do sistema nervoso responsável por receber e transmitir mensagens de diferentes áreas do corpo para os centros cerebrais, através dos diferentes terminais nervosos que o deixam (National Institutes of Health, 2016).
Assim, dependendo da localização, as terminações do nervo espinhal são geralmente divididas em vários grupos (Biological Chemical Institute, 2016):
– Cervical : na parte superior da medula espinhal, eles são os principais responsáveis por trabalhar com todas as informações sensoriais e motoras do pescoço, extremidades superiores e diafragma.
– Torácico : neste caso, eles são responsáveis pelo controle das informações da parte superior das costas, de algumas áreas das extremidades superiores e do tronco.
– Lombar : os terminais nervosos da área lombar são responsáveis por trabalhar com informações das extremidades inferiores e do quadril ou da seção média do corpo.
– Sacros : este tipo de terminais nervosos é responsável por trabalhar com informações de algumas áreas das extremidades inferiores, principalmente os dedos dos pés e o inglês.
– Coccígeos : esse ramo nervoso trabalha principalmente com informações sensoriais e motoras das áreas do cóccix e ânus.
Normalmente, os processos inflamatórios serão locais e, portanto, afetarão regiões específicas dos segmentos espinhais (Chaves, Rojas, Patrucco e Cristiano, 2012).
Assim, o inchaço pode destruir ou danificar significativamente a mielina dos terminais nervosos, ou seja, a cobertura protetora dessas fibras nervosas (Mayo Clinic, 2014).
Normalmente, quando um processo patológico destrói parcial ou totalmente a mielina, os impulsos nervosos que passam pelas áreas afetadas podem começar a mostrar uma taxa de transmissão mais lenta (Clínica Mayo, 2014).
Portanto, as informações que circulam da medula espinhal e das áreas caporais podem ser interrompidas (Instituto Nacional de Distúrbios Neurológicos e Derrame, 2012).
No caso dos adultos, as áreas da coluna vertebral mais afetadas pelos episódios inflamatórios são geralmente as áreas intermediárias, enquanto na população infantil as mais afetadas são geralmente as superiores, ou seja, as cervicais (Gómez-Argüelles et al., 2009 )
Nesse sentido, as primeiras descrições dessa patologia datam de 1882, em que vários casos associados a lesões vasculares e surtos inflamatórios agudos foram relatados (National Organization for Rare Disorders, 2016).
Posteriormente, entre 1922 e 1923, na Inglaterra, foram identificados mais de 200 casos relacionados a reações patológicas pós-vacinais, especialmente no caso de varíola, raiva, sarampo ou rubéola (Organização Nacional para Desordens Raras, 2016 )
Assim, já em 1948, o termo mielite transversa foi usado pela primeira vez para descrever um caso de paralisia progressiva após pneumonia infecciosa (Organização Nacional para Desordens Raras, 2016).
Finalmente, em 2002, os critérios e características clínicas da mielite transversa foram descritos com precisão e também definidos como : “Doença inflamatória rara causada por lesão medular e caracterizada pela presença variável de fraqueza, distúrbios sensoriais e disfunção autonômica ” (Organização Nacional para Distúrbios Raros, 2016).
Estatisticas
A mielite transversa é considerada uma doença rara na população em geral. No entanto, aproximadamente 1.400 novos casos são diagnosticados a cada ano nos Estados Unidos (Christopher e Dana Revee Foundation, 2016).
Por outro lado, em termos de incidência global, diferentes estudos epidemiológicos indicam que ela varia entre 1 e 8 casos por milhão de pessoas a cada ano (Organização Nacional de Desordens Raras, 2016).
Além disso, considera-se que a mielite transversa pode afetar qualquer tipo de pessoa, independentemente da história familiar, sexo, origem geográfica ou grupo étnico e / ou racial (Menor Almagro et al., 2015).
No entanto, além desses dados, foram identificados dois picos etários nos quais há uma prevalência mais alta dessa doença, especificamente entre 10 e 19 anos e entre 30 e 39 anos (Minor Almagro et al. 2015).
Sinais e sintomas característicos
Geralmente, a mielite transversa é caracterizada como uma patologia cujo curso clínico engloba uma disfunção motora, sensorial e autonômica.
No entanto , sintomas específicos podem variar significativamente, dependendo da coluna vertebral afetada (Oñate Vergara, Sota Busselo, García-Santiago, Gaztañaga Expósito, Nogués Pérez e Ruiz Benito, 2004).
Assim, o curso clínico da mielite transversa pode ser agudo (mais de quatro horas de evolução) e subagudo (menos de quatro horas de evolução) (Gómez-Aguelles et al., 2009), com a presença de um ou mais dos seguintes sinais e sintomas (Gómez-Agüelles, 2009; Instituto Nacional de Distúrbios Neurológicos e Acidente Vascular Cerebral, 2012; Organização Nacional para Distúrbios Raros, 2016):
a) Dor
A dor é geralmente um dos primeiros sinais de mielite transversa, além de um dos indicadores fundamentais nos critérios diagnósticos.
Geralmente ocorre de forma localizada, associada ao segmento medular lesionado e / ou afetado; no entanto, o mais comum é a presença de dor nas costas, membros ou região abdominal.
b) Alterações sensoriais
No caso da área sensorial, a parestesia é outro dos sintomas iniciais da mielite transversa.
Assim, as pessoas afetadas frequentemente descrevem a presença de formigamento, dormência ou queimação em diferentes locais do corpo.
Embora sua gravidade seja variável, em muitos casos está associada à dor, devido ao desenvolvimento de episódios de sensações agudas e irritantes que tendem a se expandir em direção às extremidades e ao tronco.
Além disso, a capacidade sensorial geral é reduzida de maneira generalizada, principalmente a percepção de temperatura, vibração ou mesmo posição corporal.
No entanto, as áreas cutâneas das áreas do tronco do corpo geralmente aumentam sua sensibilidade ao toque.
c) Fraqueza e paralisia muscular
Na mielite transversa, a fraqueza muscular é outro dos sintomas médicos centrais.
Geralmente ocorre progressivamente, afetando inicialmente os membros inferiores e os membros e progredindo exponencialmente para as áreas superiores.
Assim, nos primeiros momentos, os afetados precisam arrastar as pernas e as pernas, estrelando tropeços de forma recorrente. Além disso, eles podem começar a apresentar problemas de coordenação ao executar atividades com os braços e as mãos.
Posteriormente, a fraqueza muscular geralmente evolui em direção à espasticidade (aumento anormal do tônus muscular) e / ou paralisia.
Nas fases iniciais, o mais comum é observar um tipo de paralisia flácida, ou seja, uma fraqueza extrema que dificulta movimentos voluntários e passivos.
Assim, podemos identificar uma paralisia parcial das pernas (paraparesia) e uma paralisia grave das extremidades inferiores nas áreas inferiores do tronco do corpo (paraplegia) em estágios mais avançados.
d) alterações autônomas
As lesões na coluna também podem afetar as funções autonômicas, portanto as alterações mais comuns estão relacionadas à urgência urinária, incontinência retal ou da bexiga, constipação ou desenvolvimento de vários problemas relacionados à esfera sexual.
Como está o curso clínico?
Como indicamos anteriormente, a mielite transversa geralmente mostra três formas básicas de apresentação (Menor Almagro et al., 2015):
– Aguda : a evolução clínica geralmente excede 4 horas. Neste caso,
– Subagudo : a evolução clínica não excede 4 horas.
– Crônico : a evolução clínica geralmente excede 4 semanas.
Em geral, a forma aguda e subaguda é caracterizada por dor localizada em áreas do pescoço e parte superior das costas, juntamente com o subsequente desenvolvimento de alterações sensoriais e motoras.
No caso da forma aguda, também está associada a alterações sensoriais e, principalmente, à alteração da marcha e à tendência à paraplegia (Menor Almagro et al., 2015).
A apresentação de toda essa sintomatologia é geralmente progressiva, na maioria dos casos eles se desenvolvem durante algumas horas; no entanto, em outros, podem durar vários dias, entre 4 e 10 dias, National Organization for Rare Disorders, 2016).
Especificamente, 80% dos afetados geralmente atingem a expressão sintomática máxima aproximadamente no dia 10. Eles geralmente apresentam ausência parcial ou total de movimento das extremidades inferiores, parestesia e disfunções da bexiga (National Organization for Rare Disorders, 2016).
Causas
Os processos patológicos que podem levar ao desenvolvimento de mielite transversa são diversos, no entanto, geralmente estão associados a dois eventos fundamentais (Oñate Vergara et al., 2004).
a) Processos infecciosos
A presença de agentes virais, bacteriológicos ou parasitários tem sido associada em um número significativo de casos ao desenvolvimento de mielite transversa (Mayo Clinic, 2014).
Diferentes agentes patológicos, como vírus do herpes ou bactérias da doença de Lyme, podem causar inflamação significativa das estruturas da medula espinhal, principalmente durante a recuperação (Mayo Clinic, 2014).
b) Processos autoimunes
Várias patologias de origem autoimune que ocorrem com a destruição parcial ou total da mielina, como múltiplos escleroses ou lúpus, também podem levar ao desenvolvimento de mielite transversa (Mayo Clinic, 2014).
Como é feito o diagnóstico?
Na fase inicial do diagnóstico de mielite transversa, é essencial identificar os indicadores clínicos, incluindo ( Instituto Nacional de Distúrbios Neurológicos e Derrame, 2012):
– Fraqueza muscular nas extremidades superior e inferior, ou seja, nas pernas e braços.
– episódios de dor.
– Alterações sensoriais, principalmente relacionadas à percepção de dormência em formigamento ou alterações na sensibilidade da pele.
– Presença variável de disfunção intestinal e da bexiga.
Após a confirmação das características clínicas detalhadas acima, é essencial o uso de vários exames laboratoriais para identificar uma possível inflamação da coluna vertebral e confirmar o diagnóstico de mielite transversa (Gómez-Argüelles et al., 2016).
Nesse caso, uma das técnicas mais utilizadas em ressonância magnética (RM). Isso nos permite identificar em nível visual a presença de inflamação em alguns segmentos da medula espinhal e também fazer um diagnóstico diferencial com outros tipos de patologias, como tumores, hérnia de disco ou compressões nervosas mecânicas (Cleveland Clinic, 2015 )
Existe algum tratamento?
No nível clínico e hospitalar, várias abordagens foram projetadas para o tratamento da mielite transversa, geralmente classificadas em dois grupos básicos (Clínica Mayo, 2014):
a) Tratamentos farmacológicos
O uso de vários medicamentos sob prescrição opcional tem o objetivo fundamental de tratar tanto a causa etiológica da mielite transversa quando identificada, quanto sua progressão e complicações médicas.
Alguns dos métodos mais usados incluem a administração de esteroides intravenosos, plasmaférese, medicamentos antivirais , analgésicos e outros medicamentos para o tratamento de disfunções musculares ou a prevenção de episódios recorrentes de inflamação.
b) Tratamentos não farmacológicos
Nesse caso, a intervenção é baseada principalmente em terapia física e ocupacional.
Esses tipos de terapias se concentram no aumento das habilidades motoras e musculares residuais, melhor coordenação, controle postural etc., portanto, o objetivo essencial é manter um nível funcional ideal.
Qual é o prognóstico médico?
A remissão da sintomatologia que caracteriza a mielite transversa pode ocorrer espontaneamente ou associada a intervenções terapêuticas.
O mais comum, se houver uma recuperação, é que ela ocorre aproximadamente nas primeiras 8 semanas, com uma remissão exponencial dentro de 3-6 meses depois (Menor Almagro et al., 2015).
Com relação aos números, observou-se que 50% das pessoas afetadas podem alcançar uma recuperação completa, 29% parciais e os 21% restantes não melhoram ou tendem a piorar desenvolvendo complicações médicas importantes ou até morrendo (Menor Almagro et al. 2015).
Referências
- Oñate Vergara, E., Sota Busselo, I., García-Santiago, J., Caztañaga Expósito, R., Nogués Pérez, A. & Ruiz Benito, M. (2004). Mielite transversa em imunocompetentes. An Pediatr (Barc) , 177-80.
- Chaves, M., Rojas, J., Patrucco, L., & Cristiano, E. (2012). Mielite transversa aguda em Buenos Aires, Argentina. Estudo de uma coorte retrospectiva de 8 anos de acompanhamento. Neurology , 348-353.
- Fundação Christopher & Dana Reeve. (2016). Mielite transversal . Obtido da Christopher & Dana Reeve Foundation.
- Cleveland Clinic (2015). Institutos e Serviços . Obtido na Cleveland Clinic.
- Gómez-Argüelles, J., Sánchez-Solla, A., López-Dolado, E., Díez-De la Lastra, E., & Florensa, J. (2009). Mielite transversa aguda: revisão clínica e algoritmo de desempenho diagnóstico. Rev Neurol , 533-540.
- IBQ (2016). medula espinal . Obtido da Neurologia. Anatomia e Fisilogia do Sistema Nervoso.
- Clínica Mayo (2014). Mielite transversal . Obtido de Mayo Clini.
- Menor Almagro, R., Ruiz Tudela, M., Girón Úbeda, J., Cardiel Ríos, M., Pérez Venegas, J., & García Guijo, C. (2015). Mielite transversa na síndrome de sjögren e lúpus eritematoso sistêmico: apresentação de três casos. Rheumatol Clin. 41-44.
- NIH (2015). Mielite transversal . Obtido no Instituto Nacional de Distúrbios Neurológicos e Derrame.
- NIH (2016). Doenças da medula espinhal . Obtido nos Institutos Nacionais de Saúde: https://www.nlm.nih.gov/
- NMSS (2016). Mielite transversal . Obtido na National National Sclerosis Society.
- NORD (2016). Mielite transversal . Obtido na Organização Nacional para Distúrbios Raros.